对于肿瘤科医生而言,不拘泥于癌种,更重视相对低频靶点的“精准治疗2.0时代”已经到来!
作者丨第二军医大学附属长征医院 臧远胜
编辑丨Joy
来源丨医学界肿瘤频道
今天,FDA 出了个大新闻,瞬间刷屏肿瘤科医生的朋友圈。
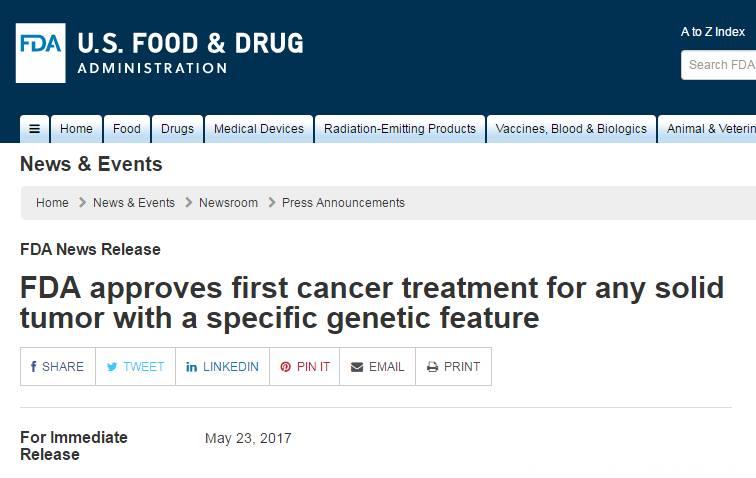
因为这一次,FDA 已经不再依照肿瘤原发部位,而是根据生物标志物进行抗肿瘤疗法的批准了!
横扫千军!KEYTRUDA获批治疗MSI-H或dMMR的实体瘤患者
5 月 23 日,FDA 批准免疫调控点治疗药物KEYTRUDA(pembrolizumab)用于治疗携带微卫星高度不稳定性(MSI-H)或错配修复基因缺陷(dMMR)的成人和儿童实体瘤患者。也就是说,任何一种实体瘤只要携带 MSI-H 或 dMMR 就可以用 KEYTRUDA进行治疗。
如此看来,免疫疗法在精准治疗时代毋庸置疑的贡献出了最盛大的抗肿瘤盛宴,免疫调控点治疗药物以横扫千军的姿态成为传统治疗失败及治疗后期束手无策的肿瘤患者延续生存期的重要武器。
而且 FDA 此次批准绝对具有里程碑式的意义,既是精准医学的胜利,也标志着人类对癌症的认识水平抵达了一个新的阶段。
那么近年来,同病异治、异病同治等精准医学概念是如何发展落地的呢?
突飞猛进:生物标记物指导靶向治疗
——精准靶向治疗1.0时代
自步入 21 世纪以来,精准医学在肿瘤诊疗领域取得了巨大的突破,主要体现在以生物标记物为指导的精准靶向治疗的实现和精准免疫治疗的开展。
生物标记物对于精准靶向治疗的指导经历了一个先逆向后正向的过程。
最初的逆向认识来源于肺癌的靶向治疗,我们发现那些不吸烟的东方女性肺腺癌患者更容易从针对表皮生长因子受体(EGFR)的靶向药物,如吉非替尼、厄洛替尼中获益。
经过耗时 5 年的相关研究,我们认识到,治疗有效的患者均带有 EGFR19 或 21 外显子突变这一生物标记物。再正向验证后,最终确定 EGFR 基因突变的病人使用相应的靶向治疗有效率非常高。
有了这一新理念、新认识后,由生物标记物指导的肿瘤治疗的认识和应用便突飞猛进,而晚期肺癌患者的中位生存期也由化疗时代的不足1年飞跃到了3年。
另辟蹊径:低频突变助力靶向治疗
——精准靶向治疗2.0时代
虽然生物标记物对于精准靶向治疗发挥着十分重要的作用,但在临床实践中,要找到类似肺癌 EGFR 突变这样发生频率高、治疗有效率高的突变并非易事。
因此,医学界逐渐重视发生频率相对较低的突变。例如在肺癌中针对发生率仅 3-5% 的 ALK突变、1% 的 ROS1突变进行的靶向治疗均取得了令人欣喜的临床数据。
而且,这些低频突变不仅存在于一种肿瘤,还存在于其余类型的肿瘤。例如在乳腺癌中发生率为 15% 左右的 HER-2扩增在胃癌中也有 10% 左右的发生率,无论是携带 HER-2 扩增的乳腺癌还是胃癌,进行针对 HER-2 的靶向治疗均能够为患者带来获益。
目前,以疾病的生物学特征,而非原发部位为指导的治疗,正在如火如荼地进行当中。
2015 年发表于新英格兰医学杂志的针对携带 BRAF基因突变的实体肿瘤的临床研究,2016 年 ASCO 报道的针对携带 4 种靶点(HER-2、BRAF、Hedgehog、EGFR)的 Mypathway 研究都实实在在地告诉我们,“异病同治”靠谱!
而相应的携带有同样驱动基因的不同肿瘤也有了统一的名字“BRAFoma”、“ALKoma”。
借鉴同病异治的理论,在长征医院肿瘤科所治疗的携带罕见 ALK-CARS 融合的软组织肿瘤、MET 高表达的纵膈肿瘤、mTOR 通路异常活化的原发灶不明转移性鳞癌等患者无一例外地获得了成功。(相关阅读:用肺癌靶向药治疗软组织肉瘤,居然成功了!和恶性肿瘤搏杀,他始终相信奇迹)
弯道超车:免疫治疗为晚期患者带来惊喜
——精准免疫治疗2.0时代
有了精准靶向治疗的经验,在 2010 年之后才步入临床的针对免疫检查点的免疫治疗(PD-1/PD-L1/CTLA-4)迅速开始应用疗效预测生物标记物,并率先跨入了 2.0 时代。
在肺癌治疗领域,首先是针对免疫检查点抑制剂的 PD-1/PD-L1 单抗不加筛选地二线使用;然后是对 PD-L1 阳性表达患者二线使用;再到对 PD-L1 阳性率大于 50% 的患者一线使用。
除了 PD-L1 表达之外,其他的疗效预测生物标记物也非常令人关注,例如按照肿瘤突变数目的高低所定义的“肿瘤突变负荷”(TMB)和此次获批的dMMR。
既往在肠癌患者中使用免疫检查点抑制剂过程中发现仅不到 5% 的患者(33 例患者仅 1 例)有效,但神奇的是治疗有效的病人不仅疗效很好,而且持续时间也很长。
另外,进一步的研究发现,治疗有效的患者存在 dMMR,而针对 dMMR 的晚期实体瘤患者进行免疫治疗的相关研究给我们带来了很大惊喜。
此次 FDA 批准 KEYTRUDA 用于存在 dMMR 实体瘤患者的临床研究结果显示,存在 dMMR 的肠癌患者客观缓解率达到 47.9%,非肠癌患者的客观缓解率达到 46%,而这些病人之前均接受了多种治疗且失败,在既往属于“无药可治”的患者。
可以说,FDA 今日批准不依照肿瘤来源,而依照是否携带 MSI-H或 dMMR 来选用免疫治疗的药物,使得肿瘤的免疫治疗弯道超车,率先从政策指导的层面跨入了 2.0 时代。
相信对于肿瘤科医生而言,局限于癌种及筛选相对高频靶点进行治疗的“精准治疗1.0时代”已经或者即将成为历史;而不拘泥于癌种,更重视相对低频靶点的“精准治疗2.0时代”已经到来!
或许在不久的将来,我们的临床诊疗中,会先去辨别患者是 dMMR/MSI-H 的肿瘤,还是 PD-L1 高表达的肿瘤,或者 TMB 高的肿瘤,再结合组织来源等因素制定精准治疗方案。
当然,在这一切全面落定之前,更多的基于生物标志物的靶向治疗和免疫治疗研究,仍是我们需要努力的方向。
专家介绍
臧远胜 第二军医大学附属长征医院肿瘤科主任
学术职务:中国宋庆龄基金会肿瘤医疗及产学研联盟理事会副理事长,中国医药教育协会肺部肿瘤专业委员会委员、中国研究型医院学会生物治疗学专业委员会委员、中国医师协会呼吸医师分会中青年医师工作委员会委员、中华医学会器官移植分会移植感染学组委员、上海市健康科技协会肿瘤专家委员会委员、上海市抗癌协会肿瘤呼吸内镜专业委员会常务委员。
(本文为医学界肿瘤频道原创文章,转载需经授权并标明作者和来源。)
调 研
为了给肿瘤科医生提供更优质的文章内容,我们正在进行医学界肿瘤频道读者的调研活动,赶紧点击左下角“阅读原文”参与答题吧!