最新研究结果表明,牙龈疾病越严重,发生中风的风险越高,尤其是心源性、血栓性卒中,而定期的牙科护理能够降低这一风险。
作者 |α Vir
来源 | 医学界心血管频道
前阶段,一个新词“佛系”在网络上突然走红。
所谓“佛系”,即一种无可无不可的随缘心态。比如,笔者身边的许多叔叔阿姨,看牙就很“佛系”:牙蛀就蛀了吧,反正早晚要补;松就松了吧,反正能吃就行。
但科研人员有话说了,口腔问题绝非你想象的那么简单!
牙好,血管就好
来自美国南卡罗来纳大学的Souvik Sen博士及其团队,在最新一期《卒中》杂志上发表的研究显示:牙龈疾病越严重,发生中风的风险越高,尤其是心源性、血栓性卒中,而定期的牙科护理能够降低这一风险。
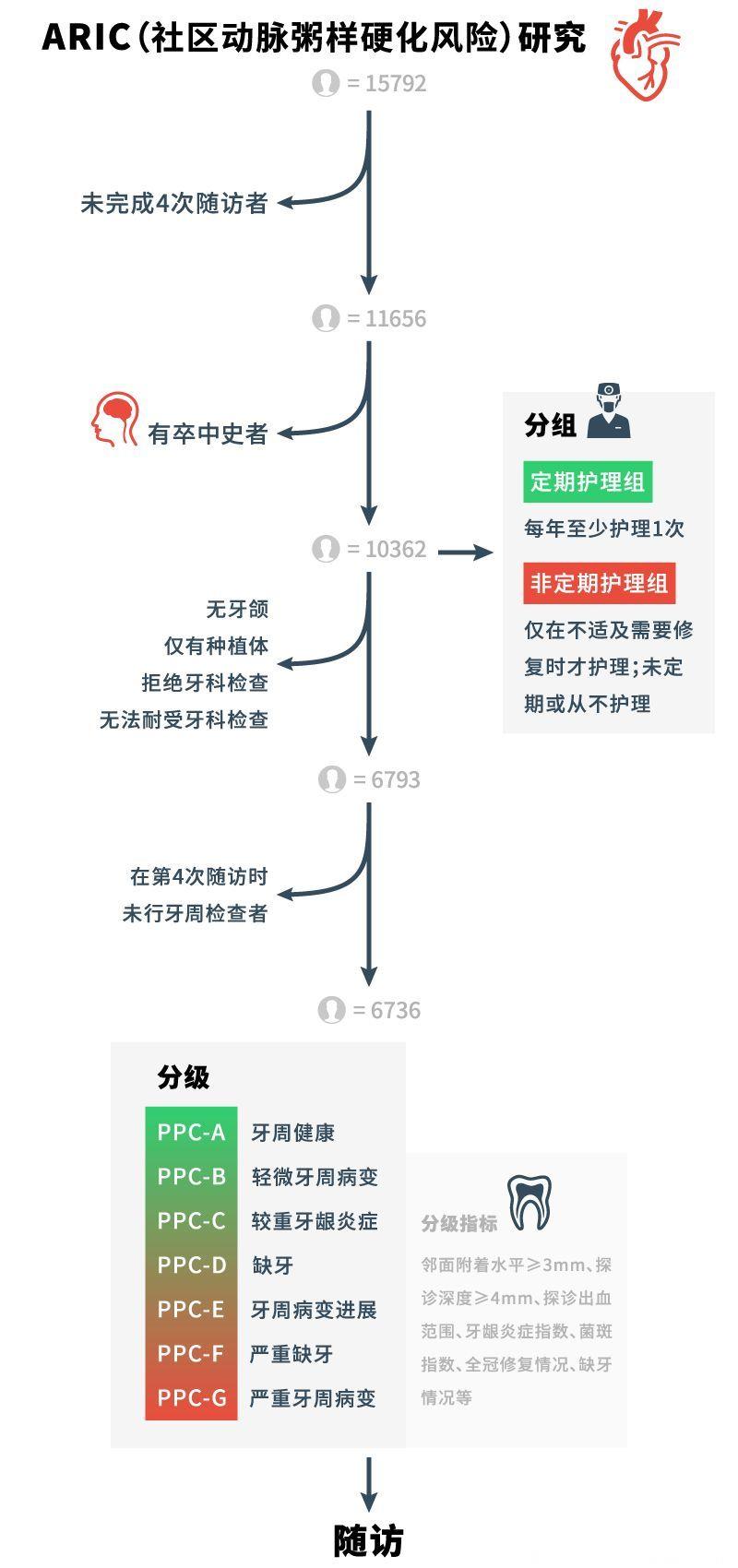
图1. 研究流程
- 15年随访结果表明,在既往无卒中史的受试者中(n=10362),定期接受牙科护理者发生缺血性卒中的风险较低(crude HR=0.52, 95% CI: 0.44~0.61),校正后仍可得出相同结论(adjusted HR=0.77, 95% CI: 0.63~0.94)。 图2. 定期护理组、非定期护理组缺血性卒中发生风险的比较
- 而在接受了牙周检查的受试者中(n=6736),与牙周健康者(PPC-A)相比,存在牙周病变的患者(PPC-B~G)其缺血性卒中的发生率明显增加。 图3. 不同牙周状况等级缺血性卒中发生风险的比较
- 其中,牙周情况对于心源性卒中(HR=2.6, 95% CI: 1.2~5.6)、血栓性卒中(HR=2.2, 95% CI: 1.3~3.8)影响显著,和腔隙性卒中的关系则不明显。
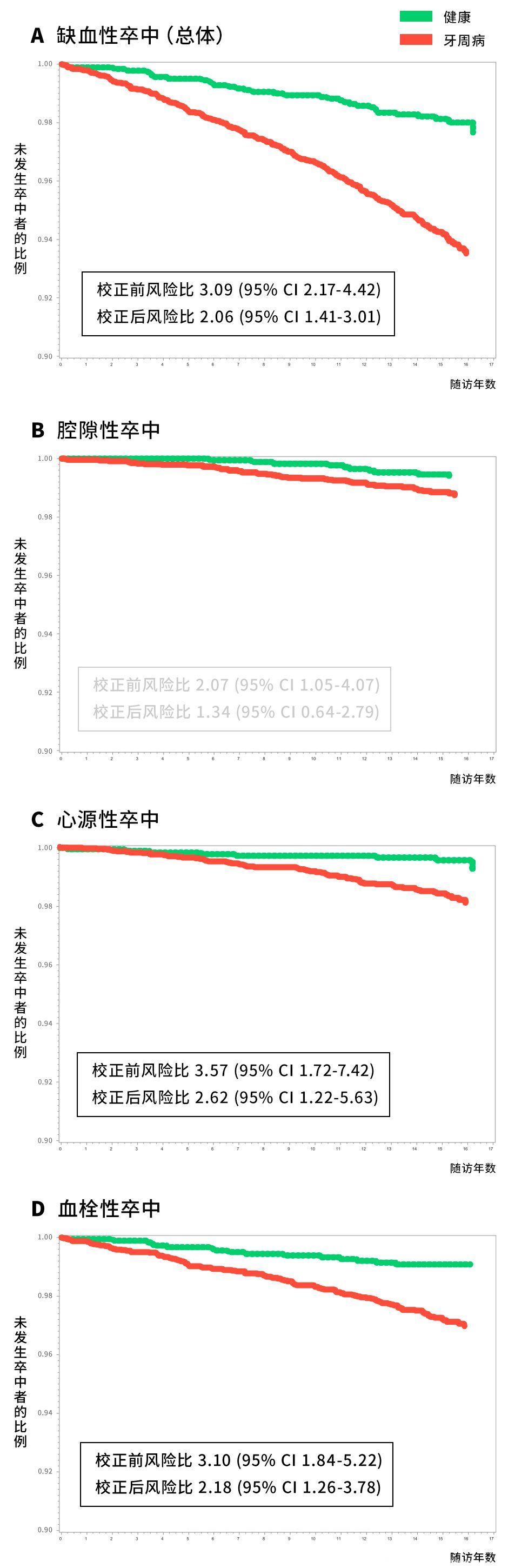
图4. 以缺血性卒中及其亚型为观察终点的15年Kaplan-Meier曲线
需要指出的是,尽管缺血性卒中发生风险与牙周状况等级的总体变化趋势一致(P<0.0001),但事实上,随着牙周病变进展,危险程度并非呈现“阶梯”式的逐级递增:不难发现,PPC-C、G者的初步风险比高于其他几者。
针对这一结果,研究者解释,一般认为炎症反应是牙周病和缺血性卒中的共同发生基础,PPC-C者的牙周破坏虽处在早期,炎症却较为严重,相对应地,其发生缺血性卒中的可能性也就更大。
牙龈炎症N宗罪
常言“心脑不分家”,由于两者有着类似的生理基础,谈卒中就不免要提到冠心病。
目前已有不少关于牙周病与冠心病相关性的论述,我们不妨通过图片来了解一下大体的过程:
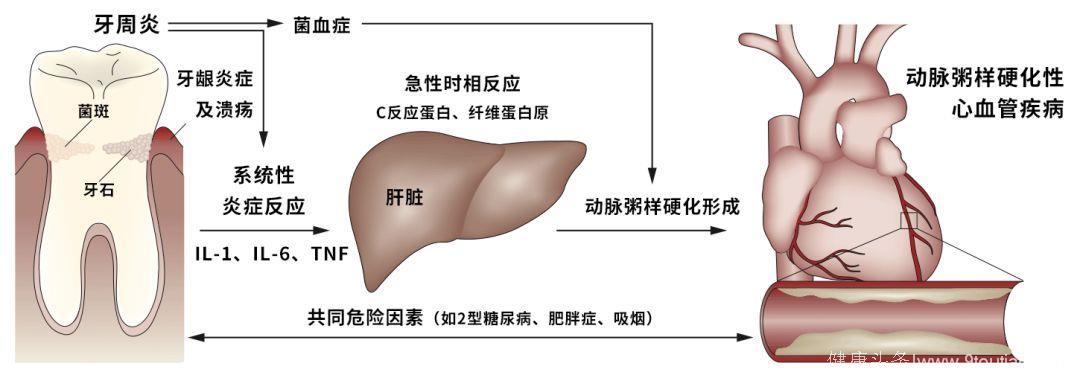
图5. 牙周炎与心血管疾病的关系
- 一方面,牙菌斑生物膜所致的牙龈炎症,诱发局灶及全身性的细胞因子反应;促炎细胞因子引起急性期应答,促进动脉粥样硬化的发生发展。
- 另一方面,细菌经由牙龈直接迁移入血,产生菌血症,成为动脉粥样硬化形成的另一“推手”。
有学者进一步揭示了其中的机制:原来,致炎因子借助炎症损伤、分子模拟、表位扩展、氧化应激等手段“花式”诱发血管的急性炎症。炎症发生后,如果自稳能力较强,则炎症可期消退;但若修复功能不足,急性炎症就会转为慢性,引发内膜巨噬细胞聚集、低密度脂蛋白增加、泡沫细胞形成,长此以往,将导致斑块的形成甚至破裂。
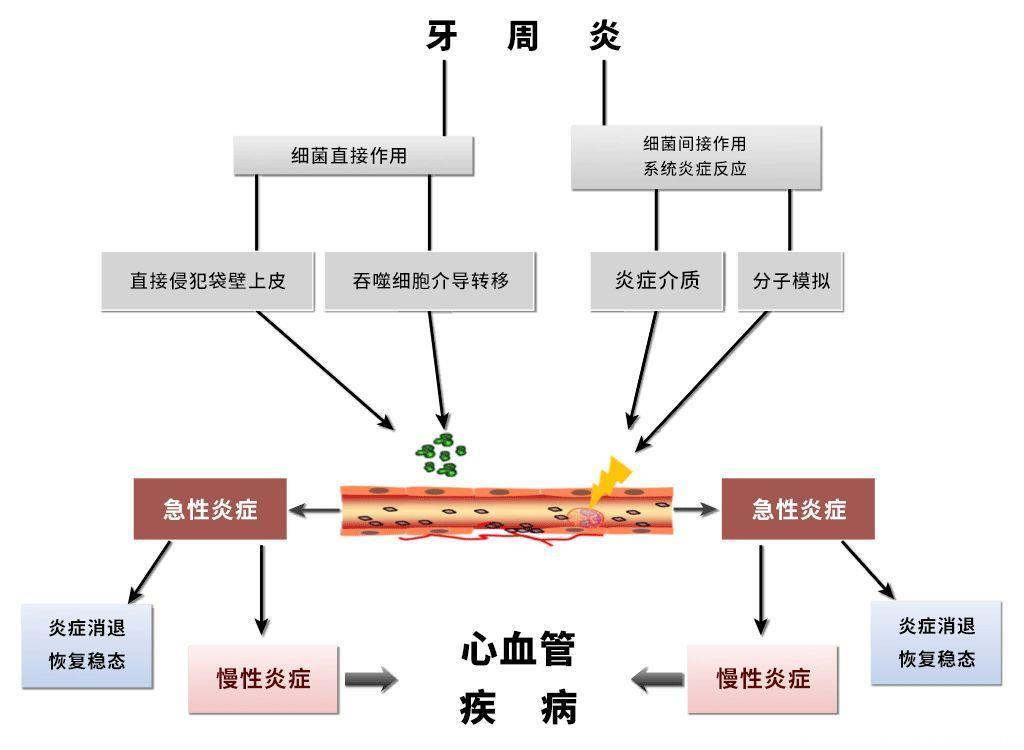
图6. 牙周炎与心血管疾病关联的可能机制
实际上,健康的牙龈组织能够与牙齿表面紧密结合,形成“天然屏障”,致病菌无法通过;但发生炎症时,这种结合变得松散;同时,在牙龈表面可出现暴露的溃疡面,加上吞噬细胞等的介导作用,致病菌得以通行无阻,直接侵犯袋壁上皮进入循环,进而到达作用位点。
作为不折不扣的“坏分子”,牙周病对心血管的影响可不止于此。
有学者回顾文献发现,除了冠心病和卒中,牙周病的“魔爪”还伸向了高血压和周围动脉疾病。
- 美国第三次全国健康和营养调查结果显示,牙周出血量和相关血清标记物水平与收缩压升高或高血压发生率显著相关:在45~65岁区段,牙龈出血量每增加10%,平均收缩压升高0.5 mmHg,诊断为高血压几率增加10%。
- 就外周动脉疾病而言,美国学者Mendez认为牙周病是其重要且独立的危险因子;日本学者Chen则在52%的病灶标本中发现了牙周致病菌。
追踪口腔致病菌
前面提到,有研究者通过比对龈下和斑块处的菌种,明确了牙周致病菌与心血管病变之间的联系。因而有这样一种声音,即通过监测口腔菌群、追踪其活动的“蛛丝马迹”,来判定全身疾病的状态,包括发生、发展及预后。
这一思路源于一系列从属于人类微生物组计划(HMP)的研究。
众所周知,人类基因组计划(HGP)着眼于人类自身细胞所携带的遗传信息,也称为“第一基因组”;而HMP则针对“第二基因组”,也就是个体所携带微生物的所有遗传信息,重点研究口腔、鼻腔、阴道、肠道、皮肤五大部位。
四川大学的徐欣等人基于已有的HMP研究,列举了几类典型疾病的病灶区检出菌:

这些细菌都是口腔内环境中的“老面孔”了——牙周病、龋病、牙髓根尖周病少不了它们从中作祟,许多不安分的致病菌,还不远万里,参与了某些系统疾病的病程。据此可以考虑将它们作为预警标志:通过追踪口腔致病菌,达到监测系统疾病的目的。对于尚无临床表现者而言,这或许是比传统指标更为敏感的手段。
别让小牙坏大事 !
再回到这项研究。其实在去年,Souvik等人已经揭示了牙周病严重程度对于动脉粥样硬化厚度的影响,但关于牙周治疗和卒中事件的联系却未给出明确结论,这项研究无疑填补了这一空缺。
“美国疾控中心近期的调查显示,在30岁以上的人群中,有超过半数患有牙周炎。”Souvik在文中称,“对于预防牙周疾病,乃至及早发现全身疾病的口腔表现,口腔保健都有着显而易见的作用;从长远来看,规律的牙科护理能够有效减轻全身健康的负担。”
在我国,牙周炎的患病率还要更高,相当一部分患者仍被口腔保健的误区所困扰(比如最大的误区:洗牙会损伤牙齿、加大牙缝)。对于患者来说,一旦发现牙龈出血、牙齿松动,就应及时就诊,这并非所谓“上火”,而是牙周病的表现。此外,临床工作者也要担负起宣传教育的责任,叮嘱口腔卫生不佳的患者定期随访,别让小问题坏了大健康。
参考文献:
[1] Sen S, Giamberardino LD, Moss K, Morelli T, Rosamond WD, Gottesman RF, Beck J, Offenbacher S. Periodontal Disease, Regular Dental Care Use, and Incident Ischemic Stroke[J]. Stroke, 2018, 49(2):355-362.
[2] Genco RJ, Van Dyke TE. Prevention: Reducing the risk of CVD in patients with periodontitis[J]. Nature Reviews Cardiology, 2010, 7(9):479-480.
[3] Kholy, El K, Genco, et al. Oral infections and cardiovascular disease[J]. Trends Endocrinol Metab, 2015, 26(6):315-321.
[4] 任秀云. 牙周病与心血管疾病[J]. 中国实用口腔科杂志, 2016, 9(3):138-142.
[5] 艾丽琼, 葛颂. 牙周炎与心血管疾病的相关性研究进展[J]. 中国现代医学杂志, 2017, 27(6):65-70.
[6] 骆明旭, 白晨潞, 曾宪涛. 牙周病与心血管疾病相关性的研究进展[J]. 中国循证心血管医学杂志, 2015(1):140-142.
[7] 徐欣, 何金枝, 周学东. 口腔微生物群落在口腔与全身疾病预警中的作用[J]. 华西口腔医学杂志, 2015, 33(6):555-560.
[8] Sen S, Chung M, Duda V, et al. Periodontal Disease Associated with Aortic Arch Atheroma in Patients with Stroke or Transient Ischemic Attack.[J]. Journal of Stroke & Cerebrovascular Diseases the Official Journal of National Stroke Association, 2017, 26(10):2137.