类风湿关节炎(rheumatoid arthritis, RA)一种常见慢性炎性关节病。针对美国明尼苏达州的Olmsted县的当地人研究证实,成人女性的终生罹患RA的风险是3.6%(即28个女性中有1个),成年男性则是1.7%(59个里有1个)。而中国的患病率要偏低。同样采用美国风湿病学会(American College of Rheumatology ,ACR)1987年分类标准,美国白人约1%;而中国则是0.2%到0.66%。
图1,类风湿关节炎示意图
《2018中国类风湿关节炎诊疗指南》指出:“中国大陆地区发病率为 0.42%”。不过,这并非没有争议。
首先,该数据其实是指「患病率」(Prevalence rate)而非「发病率」(Incidence of a disease)。因为看原报告即可知道,原始报告是横断面的「患病情况」调查数据(Prevalence rate)。而不是「新发病率」数据(Incidence of a disease)。我们一直来没有RA的「年度发病率」数据。中国医学界总是混淆「发病率」与「患病率」,而这并不是一个好现象。
其次,该数据是针对多个原始调查数据的加权合并后的结论。但是,多个原始调查数据却是采用多个不同的「类风湿关节炎分类标准」下的调研结论。当调研的「类风湿关节炎分类标准」不统一,这数据岂能加权合并?最搞笑的是,其中一个被纳入的研究报告居然对「类风湿关节炎分类标准」都没有做出说明。
这不能完全怪作者,以高标准严要求来看,作者能用的调研数据很有限。所以,中国RA的流行情况只能这样糊里糊涂的讨论。至于前文提到的「终生患病风险」数据(the lifetime risk of RA),我们中国则完全没有。
RA的流行调研很重要。来自美国的研究证实,人群的RA发病率(incidence of a disease)存在随时代变化而波动的现象。该现象其实提示:在基因外,环境因素也影响着类风湿关节炎的发生。
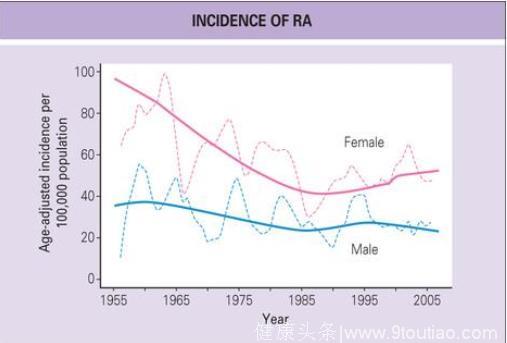
图2,美国明尼苏达州的罗切斯特地区不同年代的RA发病率
随着时代发展,RA治疗从过去的「缓解疼痛」走向了「关节保护」。因为发现甲氨蝶呤为代表的慢作用抗风湿病药物对RA患者有较好的关节保护效果。但,其关节保护效果最大化的前提是「尽早诊断」。但,美国风湿病学会1987年「类风湿关节炎分类标准」不利于RA患者的早期诊断。
为什么1987年「类风湿关节炎分类标准」不利于RA患者的早期诊断?
在当年,为利于RA临床研究而建立了1987年「类风湿关节炎分类标准」。毕竟没有临床研究的RA纳入标准,则RA研究缺乏可比性。而当时主要目的是将RA病人跟其他风湿病病人区分。
于是美国多个风湿病专家挑选了他们自己认为的「类风湿关节炎」病人共262个人,同时选择他们认为的不是类风湿关节炎的262个「非类风湿关节炎」的「风湿科其他病人」。然后他们做对比,从而选出了7个要点来区分两者。

图3,1987年RA分类标准
由此可以发现,该标准其实是为临床研究而确立的分类标准。但为临床研究而确立的「分类标准」被很多医生误解为「RA的临床诊断标准」。于是就出现普通医生跟风湿病专家的巨大诊断差异。毕竟,用《凯利风湿病学》第7版讨论「标准」时的话:没有一个风湿病专家根据分类标准来诊断风湿病。风湿病专家会考虑:当患者病情不能用其他疾病解释、而只能用RA来解释时,则可以诊断RA。
为什么会风湿病专家们制定了标准,但自己却不遵循标准呢?
1,专家认定的262个类风湿关节炎病人的平均病程太长:7.7年。基本没有早期RA。如果照搬该标准也就很难早发现类风湿关节炎。
2,对照的262个病人并不是健康人,而是有病的风湿科病人,比如红斑狼疮等。这也导致不太可能早期诊断类风湿关节炎。
3,标准制定出来是给人用的。但运用标准时,制定标准的专家和使用标准的临床医生之间的差异很大,不同临床医生之间差异也很大。这是由于标准里有太多主观性描述。导致不同人之间对标准的理解有差异。
风湿病专家了解到1987标准的局限性,就更自然的思考RA病情的演化进展的过程。他们从关节炎的演变过程去淘汰其他各种疾病。而且,同时他们往往有更广泛的鉴别诊断谱,这让他们更不容易误诊。
在今天,我们清晰的理解RA是一种慢性侵蚀性的骨滑膜炎。在出现临床症状前往往已有自身抗体表达。当我们排除病毒感染、外伤等已知的滑膜炎病因后,并有RA相关自身抗体出现,则可以及早诊断RA。为了更好早期诊断类风湿关节炎,在2009年美国风湿病学会跟欧洲抗风湿病联盟提出RA新分类标准草案。此后经各国专家讨论,于2010年各国专家就新标准达成了共识。

图4,类风湿关节炎2010年新分类标准
考察新标准,我们可以注意到几点:
1,必须有滑膜炎。可以用临床观察到关节肿胀,也可以是超声或者MRI看到关节滑膜炎。
2,为什么小关节数量越多积分越多?临床研究证实,RA的关节炎特征是小关节炎。越多数量的小关节炎则越可能是类风湿关节炎。
3,为什么病程达到6周以上则有积分?这是因为研究证实,6周内的滑膜炎多数是病毒感染所致。而RA则肯定有超6周病程的滑膜炎。
4,RA是自身免疫性的炎症疾病。因此当有RF、ACPAs阳性则提示自身免疫性、而ESR/CRP增高提示炎症性疾病。
实际上,为了不被小创伤、关节磨损,甚至痛风等误诊,一般还要排除特定关节。比如第一掌指关节、第一跖趾关节就不被计算在内。
该标准实际依靠的是对RA患者的长时程观察:从仅有的自身抗体阳性到最早的单个小关节炎,然逐渐进展到多个小关节炎。采用该标准,可以在刚起病的6个月内较好区分类风湿关节炎与其他疾病。但也存在一定程度将自限性的关节炎纳入RA范畴的可能-----即过度诊断RA。
当然,所谓的「被2010年标准带来的过度诊断RA」也可能是假的。因为那些自身抗体阳性的所谓自限性的关节炎并非「真实自限」,而是被后续的甲氨蝶呤干预而阻遏其自然发育-----即不是自愈,而是被医生治愈。

图5,甲氨蝶呤有很肯定的阻遏类风湿关节炎发育的作用
实际上新标准还带来一个严肃问题。既往所有关于RA的发病率、患病率的研究是基于1987年「类风湿关节炎分类标准」。它显然会带来许多漏诊早期病变的风险。那2010年新标准是否可以用来确定RA的流行情况?如果使用2010年标准,各国的发病率、患病率又有什么变化?
1,曾小峰、 朱松林,《我国类风湿关节炎疾病负担和生存质量研究的系统评价》,中国循证医学杂志, 2013 , 13(3) :300-307
2,王春华,《类风湿关节炎新旧标准临床应用的对比研究》,山东大学, 2012
3,Rheumatology(第7版)












