
时隔十年,我国HPV疫苗终于获批上市,这标志着我国正式进入了“宫颈癌疫苗”时代,这对于我国宫颈癌的防治工作具有里程碑式的重大意义。
宫颈癌的三级预防体系:
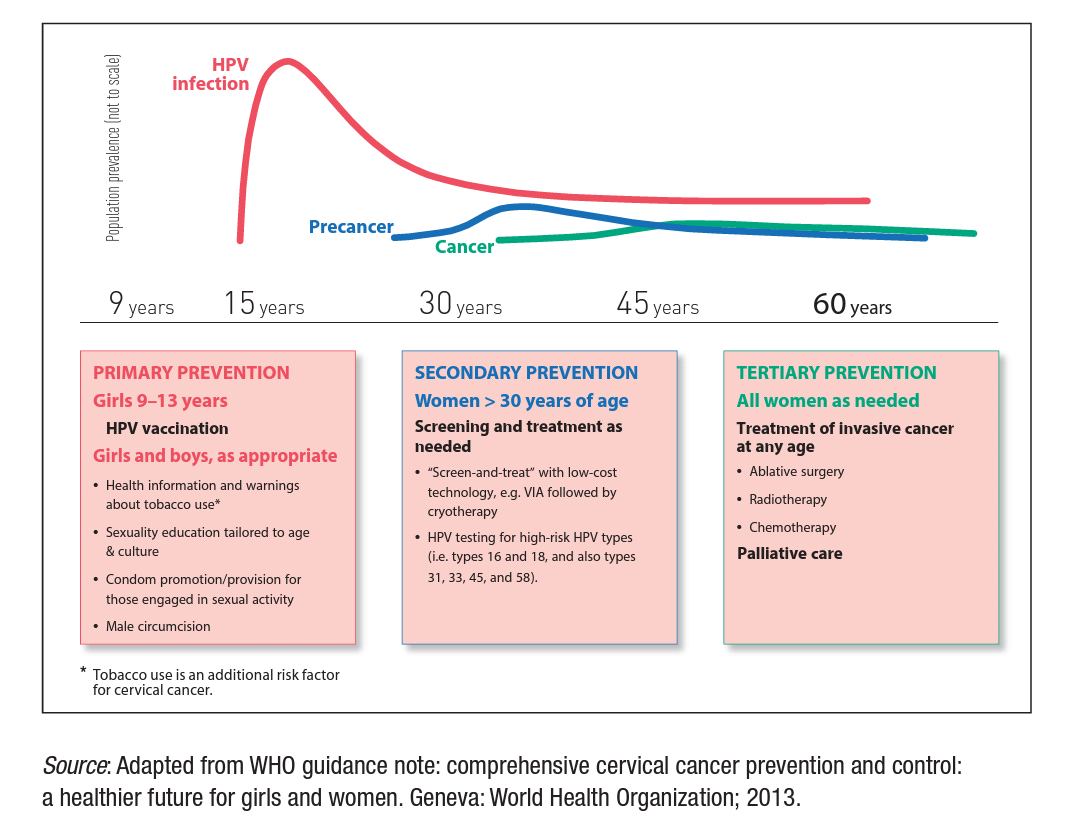
一级预防即HPV疫苗的使用;
二级预防即对子宫颈癌前病变的筛查和处理;
三级预防即对确诊的子宫颈癌的手术切除、放射治疗加上化学药物治疗(放化疗)。
什么是HPV病毒?
HPV(Human papillomavirus),即人乳头瘤病毒。目前发现,HPV病毒有100多个型别,其中40个以上的型别与生殖道感染有关。又将其分为高危型、疑似高危型和低危型。
常见的高危型有:16、18、31、33、35、39、45、51、52、56、58、59共12个型别(由HPV16和18型领衔);
疑似高危型有:26、53、66、67、68、70、73、82共8个型别;
低危型有:6、11、40、42、43、44、54、61、72、81、89共11个型别。
高危型HPV主要引起外生殖器癌、宫颈癌及高度外阴、宫颈上皮内瘤变及其他部位恶性病变等。
低危型HPV主要诱发外生殖器和皮肤的尖锐湿疣以及低度外阴、宫颈上皮内瘤变及其他部位的疣类病变和低度上皮内瘤变等。
宫颈癌的流行病学现状
全球新发宫颈癌病例52.8万,死亡26.6万,绝大部分死亡发生在发展中国家。
中国2015年宫颈癌发生率和死亡率分别为98.9/10万人口和30.5/10万人口。
不管是在全球还是在我们国家,宫颈癌到目前为止依然是严重威胁女性健康的一种疾病。近年来,宫颈癌的发病率呈增高化和年轻化的趋势。所以我们说宫颈癌到现在为止还是严重威胁女性健康的疾病,特别是在生育年龄女性,是为家庭、为社会贡献的最重要阶段,在这个阶段得病,影响到的不只是个人,更是一个个家庭和社会,值得我们引起高度重视。
感染HPV病毒≠宫颈癌
HPV感染,又被称为是“阴道的感冒”。大概80%的妇女一生中都可能感染HPV,但其中大多数是一过性感染且无临床症状,能够被自身免疫系统清除,其消退时间主要由HPV型别决定,低危型HPV需要5~6个月,高危型HPV需要8~24个月;只有极少数HPV感染者发生临床可见的下生殖道尖锐湿疣、鳞状上皮内病变和癌等。
北京协和医院妇产科郎景和院士对HPV感染造成的癌前病变/癌有一个很精辟的论述,就是“HPV感染导致的肿瘤是一个常见感染引起的偶然事件”。
什么是HPV疫苗?
HPV疫苗又称宫颈癌疫苗,是全球第一个预防恶性肿瘤的疫苗,也是人类首次尝试通过疫苗消灭一种癌症!HPV疫苗是预防性疫苗,是利用癌细胞上的一种特别的蛋白质抗体,来引发免疫力。它的作用机制为防止人体内人乳头瘤状病毒(HPV)的变异。
目前,全球已上市的 HPV 预防性疫苗有 3 种,即2价疫苗(Cervarix)、4价疫苗 (Gardasil)和9价疫苗(Gardasil 9)。这里的“价”代表了疫苗可预防的病毒种类。
二价疫苗:
可以预防由HPV16和HPV18型病变引起的下生殖道和肛周等部位的恶性肿瘤。
四价疫苗:
除了可预防HPV16、HPV18型诱发的下生殖道和肛周等部位的恶性肿瘤以外,还可预防HPV6、HPV11导致的下生殖道及肛周的湿疣病变。
九价疫苗:
针对HPV6、11、16、18、31、33、45、52、58九种亚型,据称能预防90%的宫颈癌,还可预防HPV6、HPV11导致的下生殖道及肛周的湿疣病变。
接种HPV疫苗≠高枕无忧

目前发现的HPV病毒约有100多种型别,不同型别HPV病毒带来的健康风险也各有差异,其中约有14种被认定为高危型HPV病毒。无论是接种2价疫苗、4价疫苗还是9价疫苗,并不能完全覆盖高危型HPV所有亚型。此外,接种HPV疫苗也不是一劳永逸的。
所以接种疫苗后仍然需要定期筛查。通过定期筛查,即便是发现感染了高危型HPV病毒,天也没有塌下来。宫颈癌前病变发展到宫颈癌大概也需要经过8-10年,我们有足够的时间来进行干预,阻断病灶发展成宫颈癌的可能。因此,HPV疫苗属于一级预防,固然重要,然而定期进行宫颈癌筛查,则属于二级预防,也同等重要。二者不能混为一谈。
其他阐述:

1、华中科技大学同济医院妇产科肿瘤专家马丁院士带领团队进行研究,证实了宫颈癌的遗传易感性:HPV感染只是宫颈癌发生的外因,内在遗传性才是发病的根本原因。2013年8月,关于这个项目的研究成果发表在国际顶级专业期刊《自然遗传学》上,影响因子高达35.8。
2、马丁院士说,大量研究表明,超七成女性一生中至少会感染一次HPV病毒,但绝大多数都能被自身免疫系统清除掉,只有1%-4%的个体会发展成宫颈癌。为了4%以内的发病率,在中国实施国外推行的全民接种HPV疫苗不实际。
3、马丁院士又提出宫颈癌早期预警的策略:我国宫颈癌预防的重点应该是将约1%~4%的易感人群筛选出来,实行HPV疫苗精准接种,从而让老百姓打得起,为国家节约巨额开支。
参考资料:
1、WHO指导文件:《宫颈癌的综合预防与控制,给女性更健康的未来》
2、女性下生殖道人乳头瘤病毒感染诊治专家共识 刘朝晖 薛凤霞 《中国实用妇科与产科杂志》2015年第10期894页
3、 梅斯医学官网











