颅咽管瘤的临床研究进展
颅咽管瘤约占原发颅内肿瘤的2%~5%,占儿童颅内肿瘤的5.6%~15%,人群年发生率为1.3/100万。虽然组织学表现为良眭肿瘤,但生命质量常因视神经、下丘脑、垂体等重要结构的损害而受到严重影响。由于肿瘤位置深在,毗邻结构复杂重要,手术治疗极具挑战性,导致全切率低、复发率和并发症发生率高,患者的生存质量低下,其临床疗效仍待进一步提高。本文针对颅咽管瘤的病理分类、临床分型和治疗方式进行综述。
1.颅咽管瘤的起源及病理学研究
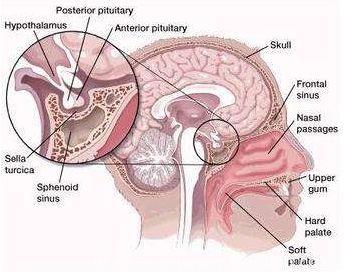
1857年,德国病理学家Friedrich Albert von Zenker教授首先描述了颅咽管瘤,他在尸检中发现1例包含胆固醇结晶并覆盖鳞状上皮的鞍上占位;1931年Charles Frazier将其命名为颅咽管瘤。后续的研究表明,肿瘤起源于Ralhkes囊残留或腺垂体结节部化生的鳞状上皮细胞,有2个发病高峰,儿童高峰在5—14岁,成人高峰在50—74岁。2016年WHO中枢神经系统肿瘤分类仍然沿用前版,将颅咽管瘤分为釉质型和乳头型两种,前者多见于儿童,后者几乎仅见于成人。釉质型肿瘤常有囊变、出血、胆固醇沉积和钙化(钙化见于90%的儿童患者和40%的成年患者),是该型颅咽管瘤的显著特征。
乳头型由分化良好的扁平上皮细胞组成,一般无釉质型的角化珠、钙化、炎性反应及胆固醇沉积,多为实质性肿瘤。部分颅咽管瘤可侵袭性生长,多见于釉质型肿瘤,与视交叉、垂体柄、第三脑室底部等结构粘连紧密,可呈“指样”或“岛样”侵入周围脑组织,肿瘤表面可形成明显的神经胶质增生界面。针对颅咽管瘤侵袭性生长的基础研究发现β-catenin、表皮生长因子受体、E-cadherin、紧密连接蛋白Claudin-1、基质金属蛋白酶等分子参与颅咽管瘤的侵袭过程,可作为肿瘤侵袭行为的分子标志物。对于颅咽管瘤驱动基因的研究表明,几乎所有的釉质型颅咽管瘤均存在wnt通路中CTNNBl基因(编码β—catenin)的突变,表明wnt通路的异常参与釉质型肿瘤的发生、发展。
随着基因组测序技术的发展,乳头型颅咽管瘤分子病理研究也取得了突破,2014年,Brastianos等研究发现,95%的乳头型颅咽管瘤存在BRAF V600E突变,该研究为使用BRAF抑制剂治疗该型患者提供了理论依据。因为BRAF V600E突变常通过MEK通路促进肿瘤细胞增殖和侵袭,Brastiallos团队应用BRAF抑制剂达拉菲尼(dabrafenib)联合MEK抑制剂曲美替尼(trametinib)尝试治疗存在BRAF V600E突变的颅咽管瘤,取得了满意疗效,展示了未来靶向治疗颅咽管瘤的应用前景。
2.颅咽管瘤的临床分型
临床上有多种根据颅咽管瘤的肿瘤影像学形态和位置进行的分型,最常用的是Yasargil等于1990年提出的分型,根据肿瘤是否越过鞍膈以及是否侵犯第三脑室而将肿瘤划分为6个类型:即鞍内型、鞍内鞍上型、鞍上脑室外型、脑室内外型、脑室旁型、单纯第三脑室内型。该分型的主要优点在于简洁明了,可以简单指导手术入路的选择;缺点是未涉及垂体柄、下丘脑等重要结构的侵袭程度,不能准确指导手术方案和判断预后。针对Yasargil分型的缺点,有多位学着相继提出了自己的分型,主要依据是肿瘤与垂体柄、第三脑室、蛛网膜等周围结构的关系及肿瘤的生长方向等。
Matsuo等综合以上分型,提出了一个综合的分型方案,虽然考虑全面,但因较为复杂而难以在临床推广使用。多种分型方式的存在和演变反映了颅咽管瘤临床表现、起源、质地、生长方式、预后等因素的多变性和复杂性,迄今为止尚未有一种临床分型能够较为精确的指导手术方式和判断预后。
3.手术治疗
1909年Halstead首次手术切除颅咽管瘤,采用的是Hermann Schloffer1907年发展的经蝶手术入路。Hanvey Cushing于1932年报道了92例颅咽管瘤切除术(其中78例开颅手术,14例经蝶手术),手术病死率高达14.6%以上。1950年以前,颅咽管瘤手术的病死率达22%~41%;1950~1970年代手术病死率为10%~40%。随着手术技术的进步、术后管理的完善和神经影像学技术的发展,1970~1980年代的术后病死率降至9%~25%;1990年代以后的手术病死率稳定在3%以下。以Yasargil、Laws等为代表的多名神经外科专家报道了许多有影响力的颅咽管瘤外科治疗经验,1990年,Yasargil等报道颅咽管瘤的全切除率高达90%。
由于颅咽管瘤手术的复杂性和手术策略的不同,导致手术全切除率相差悬殊(50%~75%),肿瘤全切除后随访10年的复发率约为10%~40%。次全切除加放疗可有效控制肿瘤,延缓复发,大量文献报道次全切除加放化疗的5年复发率与全切除相似,因此,很多学者建议采取保守手术辅助放化疗的治疗策略。
在手术入路的选择上,下方经鼻腔人路、侧方经翼点入路、前方经额下入路,前上方经纵裂、经胼胝体、经侧脑室入路均可用于颅咽管瘤切除,应根据肿瘤的不同起源和生长方向,在不同入路的优势和使用不同入路的代价之间进行权衡,选择最佳的手术入路。对于鞍膈下方起源的鞍内型或鞍内鞍上型颅咽管瘤,首选经鼻入路;前方或侧方人路应根据术者对不同入路的熟悉程度和认识不同而选择,该入路适用于大部分的鞍上型颅咽管瘤;对于侵入脑实质较多的肿瘤,向上方或上后方生长明显,第三脑室明显受压移位的患者,建议选择前上方入路;对于复发或接受过放疗的患者,建议采取显露较为广泛的入路。
随着内镜设备和手术器械的不断进步,以及以Jho、Kassam、Cappabianca为代表的多名神经内镜专家的不断努力,内镜经鼻人路在颅咽管瘤手术中的应用范围越来越广泛,复发、钙化、鞍上扩展等复杂颅咽管瘤的手术也能取得良好的效果。内镜抵近观察和视野广阔的优势可以清晰地辨认肿瘤界面、垂体柄、下丘脑、垂体上动脉以及Willes环的小穿支血管,在直视下结合显微分离、切除技巧的应用,可以更好地保护下丘脑的功能,减少术后并发症的发生。Komotar等总结文献比较经鼻入路和开颅手术切除颅咽管瘤的临床效果,结果表明经鼻入路较开颅手术肿瘤全切率更高;术后视力改善比例优于开颅手术;经蝶组未发生术后癫痫,开颅手术癫痫的发生率为8.5%;但内镜经鼻手术的脑脊液漏发生率高达18.4%,远高于显微经鼻人路和开颅手术组。
内镜经鼻人路的缺点在于手术通道狭长,器械活动度受限,对术者手术技巧的要求更高,学习曲线陡峭,同时术中需切除中鼻甲、鼻中隔后部、后组筛窦,广泛开放蝶窦,磨除鞍结节及部分蝶骨平台骨质,其鼻腔破坏、脑脊液漏的风险要高于传统开颅手术。对于广泛侵袭的巨大颅咽管瘤,经颅显微手术仍有优势,尤其是与大宗显微手术病例组相比,目前报道的内镜经鼻入路病例数较少,需要更大范围、更多例数的临床试验来证明内镜技术的优越性。尤其是对于第三脑室内型、向侧方广泛扩展的颅咽管瘤,开颅显微手术切除仍是治疗的首选。
内镜广视角、抵近观察的优势也可用于开颅颅咽管瘤切除手术,显微镜结合内镜应用切除颅咽管瘤的报道越来越多,内镜可以观察显微镜视野的死角,更好地辨识肿瘤及周围重要结构,提高手术的安全性和有效性。颅咽管瘤手术的关键是肿瘤与下丘脑一垂体柄间关系的识别及重要穿支血管的保护,下丘脑一垂体柄的损伤程度直接影响术后内分泌紊乱等并发症的发生率和严重程度。肿瘤与颅内正常结构之间多存在蛛网膜、软脑膜和(或)胶质增生界面,沿界面分离肿瘤有利于重要结构及细小穿支血管的保护。
颅咽管瘤的血供多来自颈内动脉系统的小穿支,很少接受后循环的供血,如鞍内颅咽管瘤的血供来自于颈内动脉海绵窦段的小穿支;鞍上肿瘤的血供来自前循环的小动脉,但小部分起源于或侵及第三脑室底部的肿瘤也可以接受后循环小穿支的供血。肿瘤与大血管的粘连是肿瘤残留的重要原因,远多于肿瘤与下丘脑和视交叉的粘连,部分原因是肿瘤与血管间因问质反应形成的粘连比胶质增生界面更为紧密,术中难以分离。肿瘤残留的另外一个重要原因是钙化肿瘤难以切除,尤其是与视交叉、下丘脑、颈内动脉等重要结构紧密粘连的钙化,术中剥离困难,必须在直视下锐性分离才能保证手术的安全性,盲目切除往往导致严重的并发症。
复发颅咽管瘤由于第一次手术和(或)放疗导致蛛网膜界面消失,肿瘤与周围血管、下丘脑等重要结构广泛粘连,手术难度大大增加,肿瘤的全切除率降低至0%~25%,严重并发症的发生率高达10.5%~24.0%。同时,复发肿瘤患者往往伴有长期的下丘脑一垂体功能障碍,一般情况和手术耐受性均较差,也增加了手术的风险。因此,对于难以手术切除的复发颅咽管瘤,也可以选择放、化疗等辅助治疗手段或囊液穿刺抽吸等姑息性治疗。
4.其他治疗
(1)放射治疗
颅咽管瘤部分切除后,7l%~90%的残留肿瘤容易复发,而肿瘤部分切除后辅助放疗的患者肿瘤复发的比例降至21%。因此,放射治疗对于术后残留或不能手术的患者是必要的选择,放射治疗可分为外放射治疗和内放射治疗。
1)外放射治疗:包括传统放射治疗和立体定向放射治疗,前者精准性较差,有引起周围正常脑组织损伤的风险,有报道称部分患者在传统放射治疗后会出现肿瘤体积增大,以及出现脑水肿及视神经受压的症状。立体定向放射治疗包括三维适形放射治疗、调强适形放射治疗、x刀、伽玛刀和质子刀等,可以精确定位肿瘤,在明显提高肿瘤照射剂量的同时,降低周围正常结构的放射性损伤,其并发症发生率明显降低。质子放射治疗肿瘤适形性更好,周围正常结构损伤较其他方式进一步降低。因此,质子刀对临近重要结构的颅咽管瘤效果更好,但缺点在于费用昂贵。
2)内放射治疗:对于不能耐受手术或手术风险较大的囊性颅咽管瘤,穿刺抽吸囊液后放置Ommaya囊结合内放射治疗可以获得良好的治疗效果。
(2)化疗
对于部分复发囊性颅咽管瘤可采取囊腔内注射化学药物的方法,减少囊液的分泌并控制肿瘤生长,常用的药物有博来霉素和干扰素-α。虽然这些药物并不能彻底清除肿瘤,但对儿童患者来说,可以延缓肿瘤复发,减少肿瘤对生长发育的影响。
总之,目前颅咽管瘤的治疗效果已经有了很大的进步,在保护下丘脑功能前提下的肿瘤全切除是治疗的首选;对于粘连严重、全切除困难的肿瘤,应采取保守切除的策略,并辅助放、化疗也可取得良好的临床效果。
责任编辑: