淋巴结是机体免疫体统的一部分,淋巴结通过淋巴管道相连遍布全身,颈部、腹部、腋窝、腹股沟等可见淋巴群。
前哨淋巴结活检术在早期乳腺癌的治疗中运用的越来越多,是决策后续治疗、预测预后的重要因素。今天让我们通过几个角度深度剖析下前哨淋巴结。
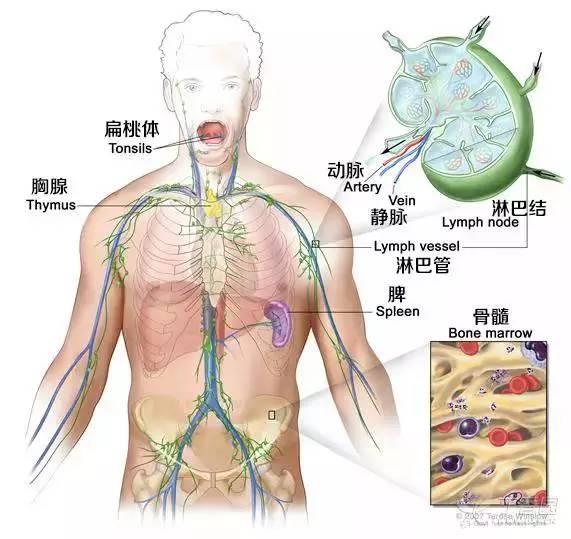
图 1. 淋巴结、淋巴管内有清澈的淋巴液流动
前哨淋巴结(SLN)
SLN 是原发肿瘤区域淋巴结中的特殊淋巴结,是原发肿瘤发生、淋巴结转移所必经的第一批淋巴结。
内乳区淋巴结和腋窝淋巴结为乳腺癌的重要淋巴转移途径,乳腺癌定位 SLN 目的是了解腋窝淋巴结转移的状况,以便指导早期乳腺癌的外科治疗中能否不施行腋淋巴结清扫,达到缩小手术范围、减少并发症、提高生存质量的目的。
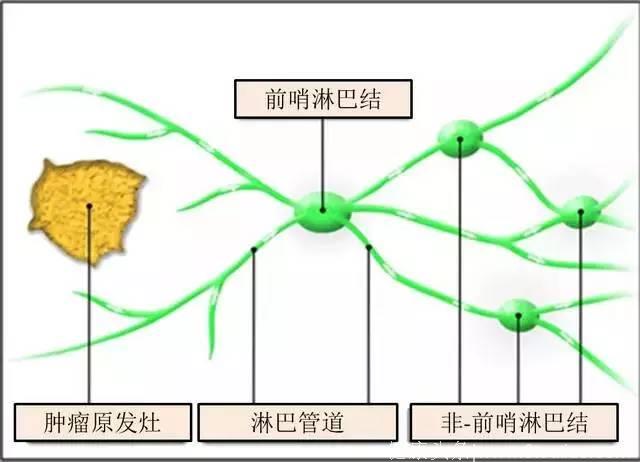
图 2. 前哨淋巴结示意图
前哨淋巴结活检(SLNB)
SLNB 常用于辅助乳腺癌、黑色素瘤的分期诊断,其它类型的肿瘤正在研究中。
门诊就可行 SLNB,也可以留院观察一段时间。SLNB 一般同肿瘤一起切除,也可以在肿瘤切除前后施行。
一般是在肿瘤附近注射放射核素标记和或下几种染料中的一种:1% 异硫蓝、1% 专利蓝、1% 美蓝,然后等一段时间后,进行手术探查,SLN 是淋巴液引流首站的淋巴结,首先着色。

找到几个淋巴结没有明确的限制,淋巴结核素计数小于第一个 SLN 计数的 10% 就不再是 SLN 了,沿蓝染的淋巴管找到的第一站淋巴结都是 SLN。
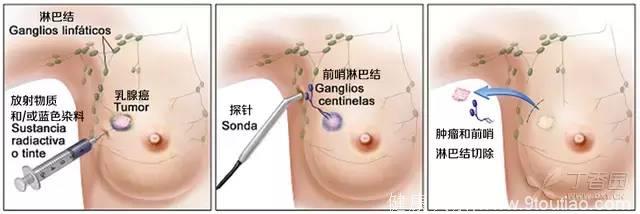
图 3. 乳腺癌前哨淋巴结活检
早期乳腺癌患者可以进行 SLNB ,切除几枚最有可能转移的淋巴结,如果没有转移就可以避免切除其他淋巴结,从而避免影响患者上肢功能。
SLNB 的副作用
对于乳腺癌患者,其副作用主要为手术部位局部症状(短期疼痛、麻木、麻刺、肿胀、淤青、感染)和腋窝结构破坏带来的上肢功能障碍(淋巴肿或组织水肿、血肿、手术部位淋巴液积聚,移动困难)。
此外,有些患者会对蓝色染料过敏。
SLNB 假阴性
假阴性是 SLNB 潜在的弊端,未及时发现的肿瘤,实际上可能已转移到其它区域淋巴结或其它部位。
SLNB 适用于 T1、T2 期乳腺癌患者,随着研究深入,越来越多的相对禁忌证逐渐转化为适应证。
T3 期 SLNB 假阴性率较高,与淋巴管被癌栓堵塞、化疗会破坏淋巴管网有关。
术中 SLN 定位:荧光探测法优于蓝染料+核素法优于蓝染法;
术中诊断:分子诊断技术、冰冻快速病理组织学 ± 印片细胞学;
取材数目:一般切除 ≥ 3 枚淋巴结,假阴性率较低。
此外,假阴性还与内乳区 SLN 转移、合适术式、医生经验相关。
目前关于 SLN 的研究
纳入 5611 例无腋窝淋巴转移乳腺癌患者的Ⅲ 期试验结果显示,SLNB 组和 SLNB+ALND 组患者的总生存期、无疾病生存期无显著差异。
COSOGZ0011 研究显示,保乳手术+术后全乳照射,腋窝淋巴结阴性,术中 SLN 有 1~2 枚转移的患者可以不清扫腋窝。
一项纳入 71 项研究涉及 25240 例患者的荟萃分析显示,为 SLN 阴性、其它淋巴结也无肿瘤浸润的黑色素瘤患者区域淋巴结复发风险为 5% 或更少,可以考虑在切除原发灶时保留一些淋巴结。
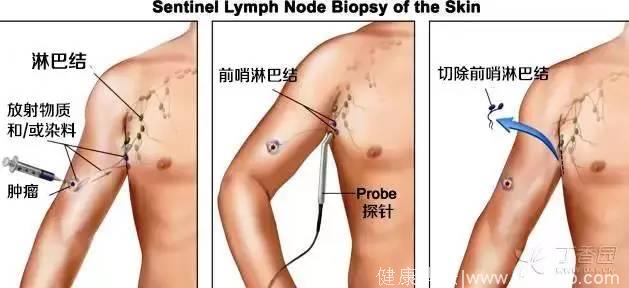
图 4. 黑色素瘤前哨淋巴结
此外,还有研究显示 SLN 阳性黑色素瘤患者行 SLNB+区域残留淋巴结补充切除术(CLND)有无疾病生存、黑色素瘤特异性生存获益。
国际健康研究所联合 John Wayne 癌症研究所正在开展一项大型多中心选择性淋巴结切除 Ⅱ 期临床研究(MSLT-Ⅱ),期待结果。
编辑:汪小鱼 | 题图来源:Shutterstock