需要使用抗生素的病原体往往会引起炎症,而炎症是结直肠癌的危险因素之一。
作者丨丰丙程
来源丨医学界消化频道
自抗生素大规模应用于临床治疗后,其挽救了无数生命,但是随着抗生素滥用及不规范使用,抗生素带来的副作用也在逐渐显现,比如耐药菌的出现、机会性感染、肝肾损伤、炎症性肠病等,而近些年的临床研究发现,长期使用抗生素也许会增加结肠肿瘤的发生率。
最近一篇发表在GUT杂志上的研究显示,长期使用抗生素,有可能增加结直肠腺瘤的发病风险。这项研究调查了16642名在2004-2010年进行过至少1次结肠镜检查并有确切的抗生素使用情况的年龄大于60岁的女性,并在其中筛选出了1195名新近检出腺瘤的患者,研究者统计了这些人群以往抗生素使用史及相应的结肠腺瘤的发病情况并对其进行了分析。
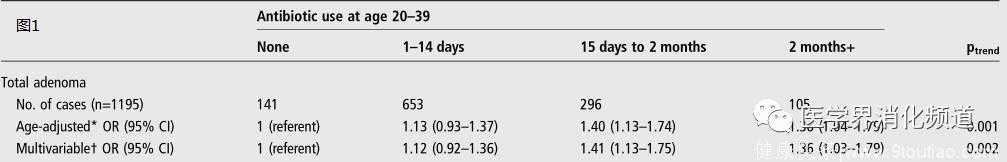
最终结果显示,与无抗生素长期应用史的人群相比,在20-39岁有长期抗生素使用史的人群结直肠腺瘤的风险会明显增加(图1),而在近端结直肠腺瘤风险要高于远端结肠腺瘤的风险。相似的结果同样出现在40-59岁的人群中,抗生素使用超过两个月的人群罹患结直肠腺瘤的风险显著增加(图2),而且抗生素使用时间越长,近端结肠腺瘤的风险越高。相反的是,近期使用抗生素并没有增加结肠腺瘤的风险(图3)。

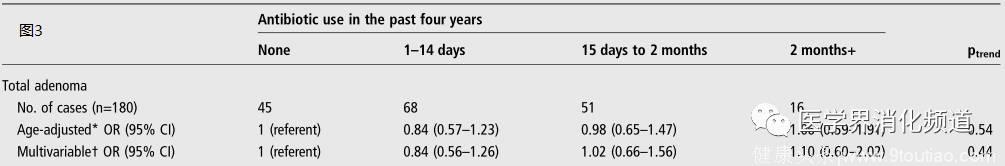
针对长期使用抗生素会增加结肠腺瘤发病率这一现象,目前大多数人认为是由于生物因素引起的,即抗生素的使用改变了肠道菌群微生态进而引起了腺瘤的产生。抗生素引起肠道菌群的改变往往难以恢复至用药之前的状态,而目前阻碍菌群恢复的影响因素尚不清楚。肠道微生态失调的表现为肠道内细菌种类的减少,特定菌群丰富度的改变,代谢能力的变化和对抵抗侵袭性病原体定植的能力降低。
有研究显示,在结直肠癌患者中,拟杆菌门、厚壁杆菌门(梭状芽孢杆菌和变形菌门(大肠杆菌)数量下降,而梭杆菌门细菌数量却大大增加。肠道内菌群失调与黏膜免疫功能和上皮细胞间的相互作用可能是引起和(或)促进结直肠癌发生的关键。近端结肠细菌数量及细菌酵解都较远端结肠更为丰富,这也就解释了抗生素的长期使用与近端结肠腺癌联系更为紧密。但是值得注意的是,需要使用抗生素的病原体往往会引起炎症,而炎症是结直肠癌的危险因素之一,所以我们观察到的抗生素与结直肠腺瘤之间的联系可能是由炎症介导的,而并非抗生素本身。
结肠腺瘤本身并不可怕,而可怕的结直肠腺瘤继续发展成为结直肠癌,那么除了长期的抗生素使用史会增加结直肠腺瘤的风险之外,还有哪些因素会导致甚至结肠癌的发病风险呢?
1.结直肠癌家族史 有研究已经证实遗传因素至少在20%的结肠癌中起重要作用。在结肠癌患者家族成员中,结肠癌发病率比一般人群高3~4倍,结肠癌家族史是结肠癌的高危因素,而上面讲述的研究则表明,长期使用抗生素所造成的腺瘤发生风险的增加与结直肠癌家族史所引起的相当。
2.不良的生活方式长期高脂肪、低纤维饮食、红肉摄入、酗酒吸烟是大肠癌的主要发病因素。2015年4月29日发表在Nature Communcation杂志上的1篇文章表明,长期高脂饮食会使肿瘤标志物的水平显著增加。
3.肠道炎症 炎症性肠病患者发病风险较正常人高4~20倍,全结肠炎发生大肠癌的风险是正常人的5~15倍。炎症累及范围、持续时间跟大肠癌发生的风险呈正相关。
4. 便秘美国研究者对424名结肠癌患者和414名非结肠癌病人进行了研究。结果发现,有便秘者的结肠癌发病率是正常人群的4倍多。他们认为,经常性便秘可能是中老年人患结肠癌的主要因素。原因是由于便秘使排泄物在结肠内停留的时间长,结肠过多地吸收排泄物中的致癌物质。
参考文献:
1.Yin Cao .Kana Wu Long-term use of antibiotics and risk of colorectal adenoma
2.杨工,郑树,余海,等。大肠癌发病的环境因素与遗传因素。中华流行病学杂志,1992,13(1):30-33
3.郝素华。影响结肠癌患病的相关因素的探讨。中华中西医杂志