靶向药,是最近二十余年里,抗肿瘤治疗领域取得的划时代的重大突破。相比于传统的化疗药,靶向药起效时间更快、有效率更高、副作用更小,而且在部分肿瘤中能延长生存期。
因此,全世界的著名医药公司都投入了很大的人力物力财力去研发靶向药:同一个靶点,经常有好几款不同公司生产的同类靶向药,比如晚期肺癌患者使用的EGFR抑制剂,第一代药物就有易瑞沙、特罗凯、凯美钠等多个品种;同一个肿瘤,有时也会有好几种不同靶点的靶向药,比如肠癌患者即可以选择EGFR单抗(爱必妥等),也可以选择VEGFR单抗(贝伐等)……这么多药可选的时候,大家也发愁:到底应该首先选择哪一个?!
一般而言,“都在医药这个圈子里混”,抬头不见低头见,很少有药厂愿意发起一个大规模的、前瞻性的、随机对照试验,硬碰硬地检验一下,两个类似的靶向药,到底哪个更好……但是,凡事都有例外:肠癌里,经过多年的临床研究,EGFR单抗和化疗联合,VEGFR单抗和化疗联合,均已证明了相比于单独化疗,优势是明显的。那么,接下来,不可避免地就要分一分高下:到底谁是真正的王者。

第一回合:越来越多的研究发现,KRAS、NRAS、BRAF等基因突变的病人,用爱必妥疗效不好;因此,对于携带这些基因突变的病人,应该首选VEGFR单抗联合化疗。这样看来,似乎贝伐适应症更广,第一局小胜。
第二回合:2007年1月到2012年9月,一项名为FIRE-3的全球多中心临床试验,招募了592名KRAS突变阴性的病人,随机分组到爱必妥联合化疗、贝伐联合化疗组,结果发现:两组的有效率、无疾病进展生存时间都差不多,但总生存时间爱必妥联合化疗组更长(28.7个月 VS 25.0个月);后续的详细分析发现,爱必妥组起效的时间似乎更快,同时能让肿瘤缩小的程度更高,因此总生存时间更长。这样看来,似乎第二局,爱必妥小胜。
但是,同时也发现一个现象:一线接受爱必妥治疗的病人,耐药以后不少病人都接受了贝伐的治疗;但是一线接受贝伐治疗的病人,耐药后只有更低比例的病人接受了爱必妥治疗。因此,这个临床试验中得出的爱必妥组总生存时间更长,很可能是由于这一组有更大比例的病人两个药都吃过。
第三回合:2005年11月到2012年3月,一项被称为CALGB 80405的国际多中心临床试验,招募了1137名患者,随机接受爱必妥联合化疗,或者贝伐联合化疗;平均随访了47.4个月——结果提示:这两组有效率、无疾病进展生存时间、总生存时间,都没有差异。

第一局,贝伐胜;第二局,爱必妥胜;第三局,打个平手——这难道踢的是假球,商量好的吧!
且慢,正当大家以为这百年一遇的双靶向药巅峰对决,就要以这样诡异的方式平淡收场的时候。一个不起眼的大魔王出现了:肿瘤的位置。
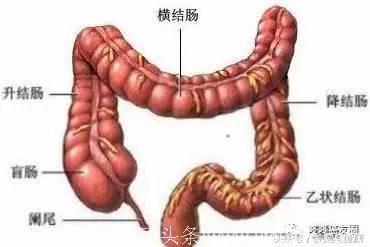
结肠包括升结肠、横结肠、降结肠和乙状结肠,如果从横结肠的某个位置一刀两断,那么结肠可以分为一左一右两半:右半结肠(升结肠+靠右的一半横结肠)、左半结肠(靠左的一半横结肠+降结肠+乙状结肠)。
一大帮科学家对第二个回合和第三个回合里的一千多人的数据进行了事后的分析,他们发现了一个“震撼性”的消息——肿瘤的位置,深深地影响了生存期以及对药物的敏感性。详细地说,他们观察到了三个现象:
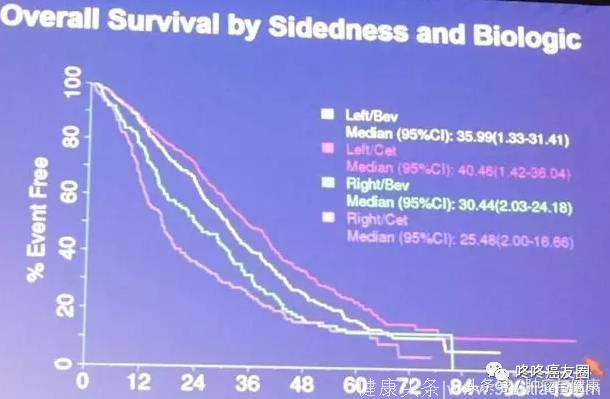
1:不管选择哪个靶向药,右半结肠的病人,相比于左半结肠的病人,生存期短。
2:对于左半结肠的病人,选择爱必妥的病人,相比于选择贝伐的病人,生存期更长,40.5个月 VS 36个月。
3:对于右半结肠的病人,首选贝伐的病人,相比于首选爱必妥的病人,生存期更长,30.4个月 VS 25.5个月。

那么,好了。基于目前的数据,让咚咚肿瘤科来告诉你晚期的肠癌患者,到底应该怎么选择靶向药。
第一步:完善基因检测,尤其是KRAS、NRAS、BRAF等,如果这几个基因有突变,那么首选贝伐单抗联合化疗;并且,爱必妥是耐药的,从头到尾都不建议用这个药。
第二步:假如上述基因都没有突变。那么,就看看自己的肿瘤,原发灶长在哪里?如果长在左半,那就首选爱必妥联合化疗;如果长在右半,那就首选贝伐单抗联合化疗。如果首选的方案耐药了,可以交叉互换(贝伐耐药了,换爱必妥;爱必妥耐药了,换贝伐)。
第三步:假如两套方案都耐药了,建议行MSI或dMMR检测,如果是MSI-H或dMMR阳性,建议行PD-1抑制剂治疗。