主动脉夹层,因其发病突然、救治难度大、死亡率高,被认为是最凶险的心血管疾病。在曾引发社会关注的“中科院女博士孕妇住院猝死”事件中,当事人的死因就被确诊为主动脉夹层破裂。
针对合并主动脉夹层的高危孕妇治疗策略问题,日前,北京安贞医院的孙立忠、朱俊明心脏大血管团队在胸心外科的国际权威期刊发表了相关论文。在文中,作者提到了对于此类患者的分型治疗策略,并希望对国内这一专业的同行有所参考,也使得这一状况下提升胎儿存活率有了新的思路。
发现 ——
致命“杀手”,可按分期与分型制定策略

妊娠合并主动脉夹层虽发病罕见,但其平均致命性可达到24小时内死亡率20%。患者一旦发病,若不及时进行准确的判断并进行有效的临床干预,会直接导致孕产妇及胎儿死亡。
在这种低发病率和高死亡率的背景下,关于该疾病的临床治疗经验有限。尤其在学术领域,多为个案报道,鲜有大样本量的研究。
自1998年6月,主动脉疾病治疗的领军人物孙立忠教授成功完成妊娠合并主动脉夹层第一例手术后,迄今他的团队已经治疗过30余名此类患者。
孙立忠、朱俊明心脏大血管团队题为《妊娠合并主动脉夹层的治疗策略和效果》,发表在胸心外科专业的国际权威期刊《The Annals of Thoracic Surgery》(胸外科年鉴)上,该研究论述了1998年至2015年,25例妊娠合并主动脉夹层患者的病因、治疗策略及效果,成为目前世界上在该领域最大样本量的研究。
主动脉夹层 —— 根据病变累及的区域可分为Stanford A型和Stanford B型。
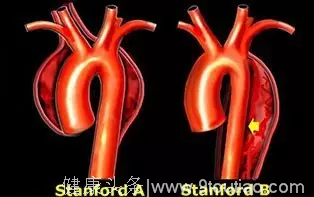
其中,A型夹层更凶险得多。A型夹层若不及时手术治疗,48小时内死亡率高达50%,1个月内死亡率高达90%。即使及时手术,国外报道的数据表明,围术期的死亡率也高达25%。
通过对1998年至2015年中25例患者统计分析,该研究得出结论:
对于合并A型主动脉夹层的孕妇,以孕期28周为限,采取不同的救治手段和目标策略。
孕周>28周者,分娩后行主动脉外科手术可获得较满意的母婴生存率。
孕周<28周者,因胎儿死亡风险较高,应以挽救母体生命为主。
对于合并B型主动脉夹层的孕妇,则应首选非外科手术治疗。
贴士:
妊娠期28周,胎位相对固定,同时,胎儿肺部发育趋近完善,脑部能够控制器官有规律地呼吸和调控体温。
突破 ——
让不足28周胎儿存活成为可能
那么,这是否意味着孕期不足28周的A型夹层患者,“保胎”几乎没有可能呢?

事实并非如此。对于该类患者,朱俊明教授等人提出了新的治疗策略:保留胎儿在子宫内,术中尽可能缩短心肺转流时间,避免低温停循环,股动脉及腋动脉同时插管保证胎盘的灌注,上、下腔静脉分别插管,术中吸出晶体停搏液,维持内环境的稳定;手术后根据胎儿的存活情况决定继续妊娠或引产。
这一策略的提出,令不足28周的胎儿存活成为可能,并对于存活率的提升有很大指导意义。
朱俊明教授解释:
术中采取上、下腔静脉分别插管的方式,令停搏液只作用在母亲心脏部分,减少停搏液对胎儿的影响。
今年春节,朱俊明专家团队为一位孕期为16周的急性A型主动脉夹层患者成功实施孙氏手术,通过多学科的共同协作,胎儿术后存活。今年6月8日,这个小生命健康降生,出生时体重为2680克。这一成功案例曾在朋友圈内被业内人士点赞了数百次。
据了解,对于此类孕周短且夹层波及全主动脉的患者,国际上母子均存活的案例仅报道过两例。
据朱俊明教授介绍,对于孕期不足28周的妊娠合并主动脉夹层患者,在上世纪90年代以前,基本无法保证胎儿存活,患者也面临失去子宫的痛苦。随着对该疾病认识的加深以及技术的发展,逐渐可以实现保住子宫。现在,对于主动脉夹层局限在升主动脉的孕妇,一般来说可以保住胎儿,甚至像上述案例一般夹层波及全主动脉的患者,胎儿也有存活希望。
“未来我们还有无限可能,也许有一天,不足28周的胎儿甚至都能活下来。”朱俊明说。
提示:
引发主动脉夹层的最大主因是妊娠高血压,另外还有既往有主动脉病或者家族遗传史的人(如马凡氏综合征)。因此,育龄女性一定要在产前就详细咨询心外科及妇产科医生,特别是上述高危人群。
专科医生则应高度警惕这类高危人群,当病人出现剧烈的撕裂状胸背疼痛时,应立即给予心脏超声检查,排除发生主动脉夹层的可能。