导读
胰岛素治疗是实现良好血糖控制的重要手段之一。胰岛素注射装置、注射技术是使用胰岛素治疗的重要环节。调查显示,不规范注射现象普遍存在,而我国糖尿病患者的注射现状更是不容乐观。
通常,糖尿病患者会对药物注射存在一定程度的心理障碍,如焦虑、恐惧等。因此,在注射胰岛素前,应进行适当的心理疏导,帮助患者克服心理障碍,或使用隐针设备来注射。
1
各型胰岛素注射部位及注意事项
根据药物动力学的特点,临床上胰岛素制剂可被分为超短效(速效)胰岛素类似物、短效(常规)胰岛素、中效胰岛素、长效胰岛素制剂(包括长效胰岛素和长效胰岛素类似物)和预混胰岛素制剂(包括预混胰岛素和预混胰岛素类似物)。
超短效(速效)胰岛素类似物的吸收速率不受注射部位的影响,可在任何注射部位皮下注射。短效胰岛素在腹部皮下的吸收速度较快,因此其注射部位首选腹部。考虑到低血糖的风险,必须严格避免中效胰岛素和长效胰岛素的肌内注射。胰岛素在大腿和臀部的吸收速度较慢,因此基础胰岛素的首选注射部位是大腿和臀部。
为降低夜间低血糖风险,单独使用中效胰岛素应尽量在睡前给药,避免在晚餐时给药。对于接受长效胰岛素皮下注射后进行运动的患者,必须给予低血糖警告。早餐前注射常规的预混胰岛素制剂时,首选注射部位是腹部皮下,以加快常规(短效)胰岛素的吸收,便于控制早餐后血糖波动。晚餐前注射预混胰岛素制剂时,首选注射部位是臀部或大腿皮下,以延缓中效胰岛素的吸收,减少夜间低血糖的发生。
胰高血糖素样肽1(GLP-1)受体激动剂,可在任何常规注射部位进行皮下注射,其注射部位轮换和针头长度的选择,应遵循现有胰岛素注射推荐意见。
2
注射笔使用注意事项
为了防止传染性疾病的传播,不能共用胰岛素笔、笔芯及药瓶。一人一笔。为防止空气或其他污染物进入笔芯和药液渗漏,影响剂量准确性,注射笔的针头在使用后应废弃,不得留在注射笔上。在注射药物拔出针头前至少停留10s,从而确保药物全部被注入体内,同时防止药液渗漏。剂量较大时,有必要超过10 s。胰岛素规范注射如下:

图1 规范胰岛素注射标准9步骤(胰岛素笔)
3
胰岛素专用注射器使用注意事项
在中国,胰岛素注射器仍被频繁使用。必须注意不同浓度的胰岛素要使用合适的注射器(如U-40、U-100)。抽取胰岛素前,先用注射器吸入体积与胰岛素剂量相当的空气,然后将空气注入胰岛素瓶内,从而使胰岛素更易抽取。若注射器内有气泡,可轻轻敲打注射器针筒使气泡积聚到注射器上部的药液表面,然后推动内塞排出气泡。与胰岛素注射笔不同,注射器内塞推压到位即可拔出,无需在皮下停留10 s。注射器只能一次性使用。
4
胰岛素泵应用注意事项
胰岛素泵是采用人工智能控制的胰岛素输入装置,通过持续皮下胰岛素输注(CSII)的方式,模拟人体胰岛素的生理分泌。使用胰岛素泵者均应学会如何轮换注射部位(图2)。这种轮换包括不同注射部位之间的轮换和同一注射部位内的轮换(图3)。
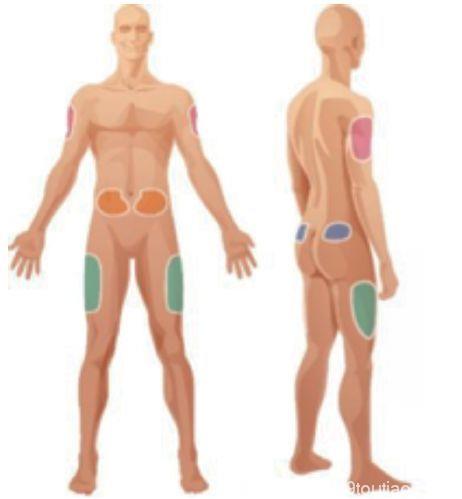
图2 推荐的注射部位
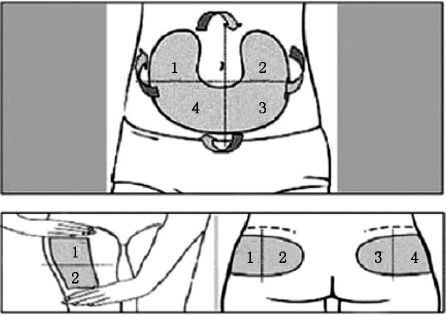
图3 注射部位轮换方案:数字表示可供转换的不同区域
患者如果出现任何不明原因的血糖变化(频繁的低血糖或高血糖),均应检查注射位点是否出现脂肪增生、结节、瘢痕、炎症或其他影响胰岛素流动、吸收的皮肤及皮下状况。患者应该经常检查其输注位点,医护人员应至少每年对患者检查1次以确认是否有皮下脂肪增生。
患者应考虑使用最短的针头和导管,以降低肌内注射的风险。年幼儿童及较瘦个体可能需要捏皮注射。患者应考虑使用最小直径的针头和导管,以减少疼痛和进针失败的发生。若在垂直进针管路的输注位点出现并发症,应该考虑使用倾斜进针。
5
胰岛素笔用针头的选择及注意事项
糖尿病药物注射的目标是将药物可靠地输送至皮下组织内,确保无漏液、无不适。选择合适的针头长度是关键。不论是否捏皮,4 mm针头都应垂直进针。注射时应避免按压皮肤出现凹陷,以防止针头刺入过深而达到肌肉组织。若使用6 mm及以上的针头在上臂注射,必须捏皮,这需要他人协助完成注射。因为手抖或其他障碍无法握住4 mm针头胰岛素笔的患者,可能需要使用更长的针头。在四肢或脂肪较少的腹部注射时,为防止肌内注射,甚至在使用4 mm和5 mm针头时,可捏皮注射(图4)。使用6 mm针头时,可采用捏皮或45°注射(图5)。使用各种长度针头注射时的进针角度见图6。
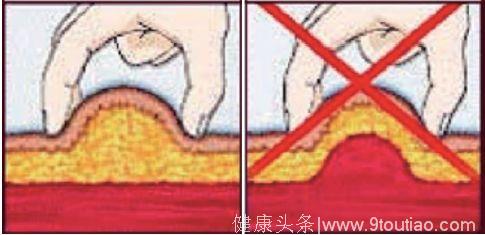
图4 正确(左)和错误(右)的捏皮方式
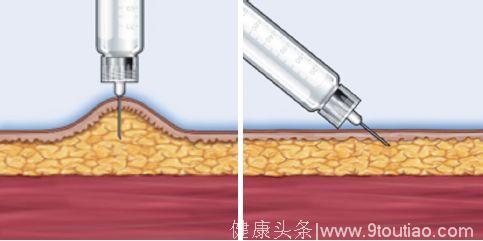
图5 捏皮注射时正确的注射角度(左),不捏皮的情况下以45°注射(右)
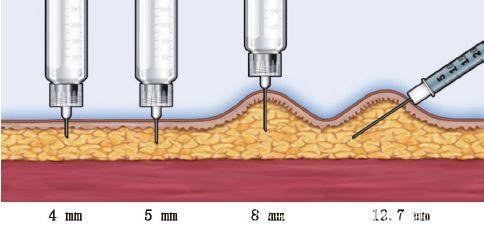
图6 使用各种长度针头注射时的进针角度
幼童和非常瘦的成人应使用4 mm针头,需捏皮垂直进针。其他人群使用4 mm针头注射,无需捏皮。如果仅有8 mm针头供患者使用(如目前使用注射器的患者),则应捏皮并以45°注射。对于肥胖患者,4 mm针头安全有效,5 mm针头也可接受。
整理自:中国糖尿病药物注射技术指南(2016年版).中华糖尿病杂志.2017,9(2):79-105.
中国糖尿病药物注射技术指南(2016年版)》全文!