
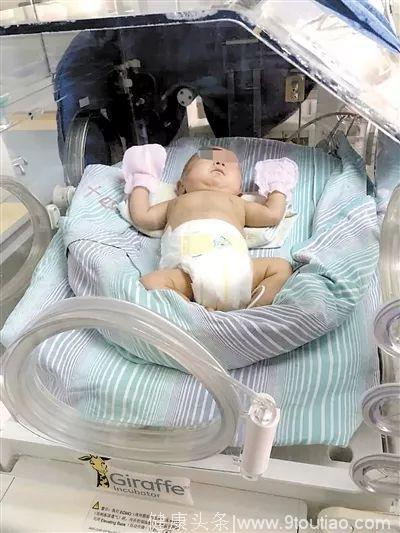
他是45岁高龄妈妈历经10次流产才艰难怀上的“珍贵儿”,但是在妈妈腹中待到27+6周时,不幸发生“胎儿窘迫”不得不紧急剖腹产,成为超未成熟宝宝。出生时体重只有550克,体形只有成年人的巴掌大小,并有呼吸困难等多种严重并发症。他就是来自广东梅州的宝宝“小七”(化名)。出生6小时就转诊到广州市妇女儿童医疗中心妇婴院区进行救治。经5个多月的治疗,“小七”的病情明显好转,身体状况恢复良好,不需再吸氧,体重增3.18千克,今天(3月1日)即将出院回家。据悉,这是广州妇儿中心目前成功救治的体重最低的一个超未成熟儿。
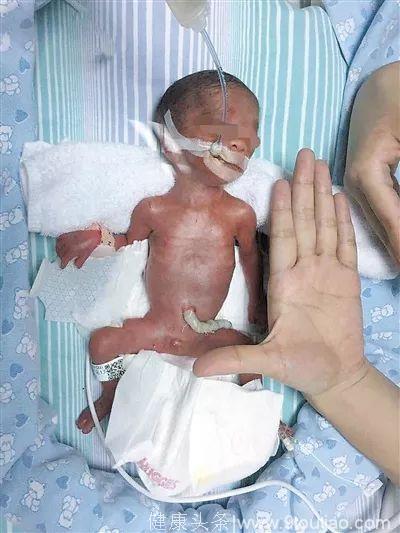
▲患儿刚出生时只有成年人的巴掌大小
高龄妈妈10次流产,终得一子
“小七”的妈妈吴女士今年45岁,此前有过10次怀孕流产的不幸遭遇。都说母爱是伟大的,吴女士不怕艰辛,坚持继续怀孕生子,终于在2017年2月再次成功怀孕。
尽管她小心翼翼,但是孕期还是出现了各种问题:恶性高血压,重度子痫前期,妊娠糖尿病,并且脐带明显扭转至“胎儿宫内生长受限”。
原本预产期为2017年12月3日,吴女士却在孕27+6周(2017年9月18日)发生“胎儿窘迫”,在广州一家大医院做了剖腹产,提前分娩出一名男婴“小七”。
出生体重超低,各种并发症接踵而来
广州市妇女儿童医疗中心妇婴院区新生儿科副主任、主任医师张喆介绍,“小七”出生体重只有550克,明显低于同胎龄宝宝的平均体重,“正常情况下,胎龄27+6周的宝宝体重应该有750-800克。”
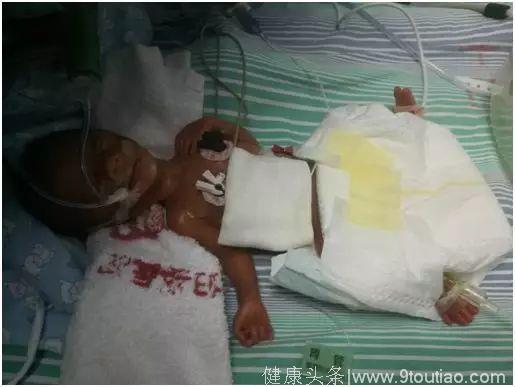
正因为出生体重与出生胎龄严重不相符,导致出生后更难救治。“小七”出生时就出现了轻度窒息,出生后又出现呼吸困难,需要靠呼吸机辅助通气。为了得到更好的救治,他在出生后6小时转诊至广州市妇女儿童医疗中心妇婴院区。
在该院住院期间,“小七”又出现了“新生儿呼吸窘迫综合征、新生儿肺炎、肺动脉高压、动脉导管未闭、真菌感染、支气管肺发育不良 、消化道出血、胆汁淤积、新生儿贫血、早产儿喂养不耐受”等十多种病症。
“胎龄与出生体重相差越远,说明宫内发育不良程度越严重,小孩出生之后就是先天不足,还有很多潜在的危险因素,所以患儿的各器官发生多发疾病。”市妇儿中心急重医学部主任医师李坚介绍,患儿“小七”自入院被抢救了多次,一出生就发生4级呼吸窘迫综合征,达到最严重程度。后来又发生严重的支气管并发症,反复肺炎。而这种重症支气管肺发育不良死亡率相当高,整个肺都纤维化了无法正常供氧,所以需要上呼吸机,很多患儿出院了还要成天戴着呼吸机,但“小七”经治疗后不需吸氧,还能自行喝奶。此外,患儿的深部真菌感染(死亡率在60%以上,)也很严重,用一种抗真菌药控制不住,直到用了两联抗真菌药治疗才慢慢好转。
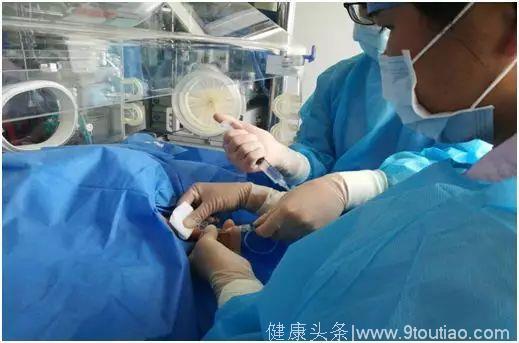
这些呼吸系统并发症、反复感染、营养问题正是救治超未成熟儿的难点。经过一系列针对性有效的治疗,目前“小七”恢复良好,没有发现严重的并发症,血氧稳定,脑电图及头颅MR检查未见明显异常,眼底检查未发现早产儿视网膜病变。
这5个原因
导致孕妇容易生出超未成熟儿
超未成熟儿指的是,胎龄小于28周,出生体重小于1000克的宝宝。资料显示,我国超未成熟儿的发生率约为0.2%,501-750克超未成熟儿的存活率为34-55%。
张喆指出,妊娠高血压、高龄妊娠、胎膜早破、试管婴儿、宫内感染等因素是导致孕妇产下超未成熟儿的常见原因。当超未成熟儿出生后,一定要警惕多种严重并发症。

资料显示,我国超未成熟儿存活者存在并发症的发生率约为65%,其中支气管肺发育不良发生率为42%,中毒脑室内出血发生率为5%。而存活者并发症的发生率与胎龄及出生体重呈负相关,主要包括脑积水、脑瘫、ROP、失聪、体格发育落后、认知功能障碍及社会适应能力障碍等。
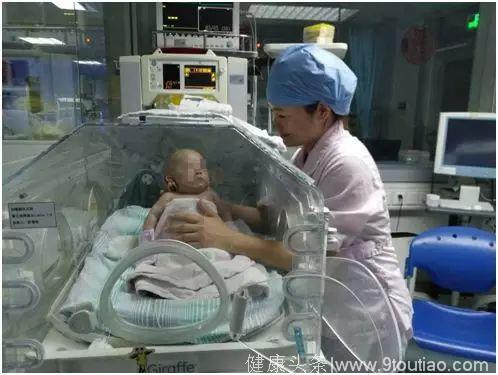
张喆表示,虽然“小七”达到了出院的标准,但是作为超未成熟儿,出院后仍然需要进一步关注。
第一,要加强营养,首选母乳喂养,根据需要适当加入母乳添加剂;如果是人工喂养,则建议选用强化营养的早产儿配方奶粉。其次,孩子的抵抗力较差,出院后一定要注意预防感染。第三,做好定期随访,重点是生长及神经发育评估(体重、身长、头围的测量,神经行为测试,头部MR、脑电图等检查)。
来源:39健康网
通讯员:易灵敏、陈昊











