更多肿瘤治疗前沿,请关注微信公众号360癌友之家
我们都知道,在肺癌的治疗上,靶向药一直是个主流手段,能用上靶向药,是因为这些患者有驱动基因突变。那今天就来说说许多肺癌患者都很关心的一个问题——基因检测。
首先,为什么肺癌患者需要基因检测?
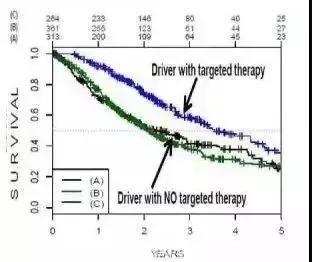
来源:美国的LCMC研究
我们可以看到:
蓝色这条线是Driverwith targeted therapy,就是说有驱动基因,而且接受过靶向治疗的;下面一条绿色的是有驱动基因,不接受靶向治疗的;还有一条黑色的线是代表没有驱动基因的患者,或者说没有检测到驱动基因的患者。
我们可以看到检测到驱动基因的患者,接受了靶向治疗,他的中位生存时间可以达到3.5年,较检测不到驱动基因,或者检测到驱动基因没有接受靶向治疗的患者,他的时间要延长足足有一年。
因此,患者如果预计能够达到1年生存期,第一步就是基因检测。
但并不是所有肺癌患者都推荐做基因检测
基因检测是在“有药可治”的大前提上来进行的——测了这个基因,可以有靶向药物吃!
因此,小细胞肺癌患者往往不会第一时间推荐测序,因为基因突变类型通常没有对应的靶向药物。
而对于非小细胞肺癌患者,目前的指南是推荐尽快做基因检测的。
原因是,目前主要有7种基因变异,其中包括EGFR突变、ALK融合、HER2突变、BRAF突变、MET的扩增,当然还有MET的突变、ROS1的融合和RET的融合,这些突变目前都有相关的药物的治疗推荐,如果符合使用靶向药物的条件,那么比起化疗来说,副作用会更小,疗效会更好。
在经济条件不允许的情况下,建议检测以上7个基因是必要的。在经济条件允许的情况下可以选择更加全面的基因检测。每位患者情况不同,要不要测序,请和主治医生商量讨论。
什么时候需要基因检测?其实需要依据肺癌患者的疾病阶段。

看最左边,疾病阶段分为肺癌刚确诊的时候,第二个靶向治疗耐药以后,第三个是尝试了很多治疗都没有效果了以后,就是所谓的肿瘤终末期,分为这三个阶段。
那么肺癌刚确诊了以后,不同的时期,选择的标准和检测方法都是不一样的。
比如说肺癌刚确诊的时候,它的检测方法如果考虑经济因素的话,单个基因检测未尝不是一个好方法。
因为在中国女性的腺癌患者里面,EGFR突变概率达到了60%,如果加上ALK的话,基本上达到了70%左右的发生率,那么这70%左右的发生率几乎涵盖了驱动基因的90%。
也就是说,只有80%的人有驱动基因,单个检测这两个基因,已经涵盖了70%的概率,如果不考虑经济因素的话,可以检测比较全面的基因。
基因检测用什么样品做?做基因检测,是检测肿瘤细胞的突变,因此需要获取肿瘤细胞。
临床上通常有三种方式:
1. 肺癌手术中(或胸水中)得到肿瘤样品。
2. 穿刺活检样品,通常是在局部麻醉下,使用很细的针刺入疑似肿瘤,来获取少量细胞用于分析。这样创伤很小,可以避免不必要的手术,对患者影响小。
3. “液体活检”。肺癌的液体活检,主要是指通过分析血液里的癌细胞或者癌细胞释放的DNA进行分析,判断癌症突变类型。这之所以能成功,是因为晚期癌细胞,或者癌细胞的DNA,会经常跑到血液里面,现代技术有可能把它们捕获,进行分析。最大的优点是无创,风险小,而且可以反复多次取样,但目前的准确性还是不如直接采集肿瘤样品。
在肺癌刚确诊时,建议大家一定要用组织,而且一定要用病理科老师、病理学医生评估过的组织去做检测。这时候不太推荐血浆,除非有一小部分患者是无法接受组织活检的,最后检出驱动基因的成功概率,如果是单个基因检测大概在50%左右,如果多个基因检测大概在70%左右。
第二个阶段是靶向药物的耐药,基因检测如果突变,使用靶向药物耐药,耐药以后,比较推荐是多基因检测。
它指的是如果EGFR基因突变的患者耐药了,最好把EGFR的络氨酸基酶域所涵盖的外显子全部测一遍,因为这里面很可能就有耐药基因。在这里面它的检测样本我个人觉得组织和血浆都可以,取组织毕竟在活检是个创伤,但是有组织最好,如果取不到组织的时候,血浆是一个非常完美的替代。在这种情况下,大概有30%的患者能够检测出耐药基因,那么可以选择相应的靶向治疗。就是比如说耐药后,做驱动基因的检测,大概只有30%的人,可能我还高估,大概只有30%的人,能够帮你去解决问题,检测出敏感突变,检测出对你有治疗意义的突变。
第三个阶段是肿瘤的终末期,这个时候,患者一般情况比较差,这个时候就是最好做全基因检测,就是涵盖基因范围越广越好。因为这个时候其实你是想万一成功,拿个药试试看,其实你的范围越广越好,在这个时候也不推荐大家选组织,这个时候血浆远远要好于组织。
好了,关于肺癌的基因检测今天就科普到这里。愿为⼤家尽⼰所能讲清楚那些曾经充满距离感的专业术语和治疗方案,让亲切的声音伴随患者每一步,让温暖的回答给失落一丝抚慰。也许,多懂一些肺癌知识,治疗的过程会轻松些,生命的希望也会更多一些。
本文来源于360健康之微信公众号360癌友之家:传达最新肿瘤资讯,传播靠谱肿瘤科普。