复发胶质母细胞瘤在使用2或3线治疗前肿瘤的增强体积对OS的预后重要性存在争议,特别是再次手术和/或抗血管治疗后。增强CT或MRI是量化GBM瘤负荷的标准,且多个研究证实增强区域为肿瘤侵袭性最强的部分。尽管仍存在争议,但在新诊断的胶质母细胞瘤最大范围切除肿瘤可提供显著的生存获益。
一项来自DIRECTOR的研究显示复发GBM全切患者生存有更长的趋势,可能由于较小的样本量,这种趋势并无统计学意义。来自UCLA脑肿瘤影像实验室的Benjamin M等分析一个大型的GBM患者数据,数据来自2个单中心试验和几个多中心试验,检验治疗前肿瘤的增强体积包括坏死是否是复发GBM患者OS的一个预后因素,文章发表至2016年8月的《Neuro-Oncology》上。
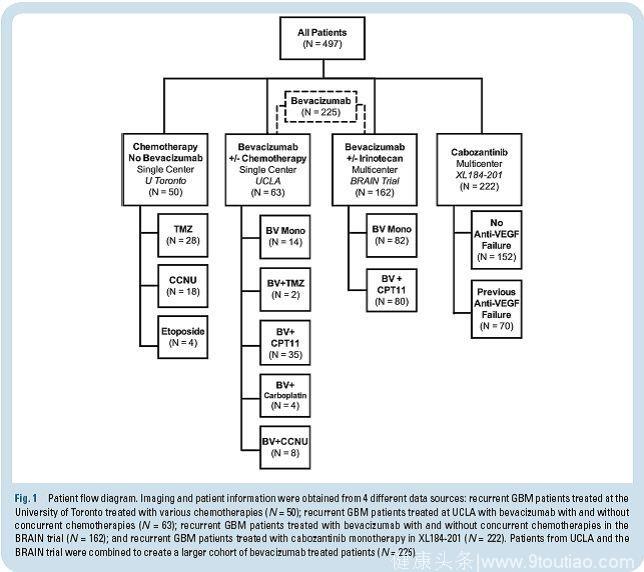
497例患者,来自4项试验。所有患者限定在纳入该试验前1-2次复发。数据来自2项单中心试验(Universityof Toronto, University of California Los Angeles)和2项2期多中心试验(AVF3708G, Bevacizumab± Irinotecan,ClinicalTrials.gov #NCT00345163; XL184-201, Cabozantinib Monotherapy,ClinicalTrials. gov#NCT00704288),中位年龄54岁,复发后中位OS8.5月(平均OS11.3±0.4月)。
所有患者均接受1.5或3T MRI。包括T1(自动回波、梯度回波)T2、FLAIR和增强扫描。

所有人群中位增强肿瘤负荷为15.3cc(6.6-30.4cc,平均20.8±0.9cc),中位OS 8.5月(5.1-15.4月)。风险模型评估治疗种类(化疗、贝伐珠、卡博替尼)、年龄、肿瘤基线体积证实治疗前基线肿瘤体积是复发GBM 的0S的预后因素(Cox, P< .0001, hazard ratio [HR] = 1.0159, 95% CI = 1.0117–1.0201)。治疗种类(Cox, P < .0001, hazard ratio [HR] = 1.0159, 95% CI =1.0117–1.0201)和年龄(Cox, P = .2970, HR = 1.0058, 95% CI =0.9975–1.0141)无统计学差异。以15cc二分法结果显示,大的肿瘤体积OS更短。当肿瘤体积大于32cc,患者具有最小的可估计生存。





结论
本研究证实基线肿瘤体积是复发GBM的OS一个预后因素。临床试验治疗谱必须平衡肿瘤体积,且当评估治疗有效性时应考虑肿瘤体积。
西北胶质瘤中心专栏
[前沿]新诊断胶质母细胞瘤患者接受电场治疗(TTF)对生活质量影响 一项多中心随机临床III期试验分析 | 西北胶质瘤中心专栏
责任编辑: