根据全国肿瘤登记中心统计数据显示,中国每年估计有37.6万例新发大肠癌病例,有19.1万人死于大肠癌,相当于不到3分钟就有1人死于大肠癌。
面对日益高发的大肠癌,我们有什么预防的好办法吗?
现在医学已经很明确,约占95%以上的大肠癌就是由大肠息肉演变而来的。因此可以借鉴美国防治大肠癌的成功经验:推广肠镜筛查,发现可能恶变的结肠息肉,降低大肠癌的发生率。
大肠息肉是什么
息肉很常见,而大肠是消化道息肉最常发生的部位之一。息肉从字面上理解就是多长出来的一小块“赘肉”,本质是增生组织的团块,胃上长出来叫胃息肉,胆囊上叫胆囊息肉。
正常情况下,肠道粘膜是光洁平坦的,其表面的上皮细胞每天有序不断地更新脱落。若局部受到了损伤或刺激,加速修复的消化道粘膜可能刺激局部出现过度增生,于是在肠道表面形成一个小的隆起或凸起,称之为息肉。

本文说的大肠息肉是一个较为宽泛的概念,泛指内镜检查下发现的大肠息肉,这些息肉可以是良性的也可以是恶性的,肉眼下可以大致判断其良恶性。
比如个头小、底部带个蒂的息肉一般是恶性可能性的小。而有些人的息肉个头大、基底宽、表面溃烂出血,它是恶性或往恶性发展的可能性就很大。
但总有些例外和不典型的情况,最准确的诊断还是活检后显微镜下分析(病理诊断)。所以做完肠镜若取了活检,要记得去追踪病理结果。
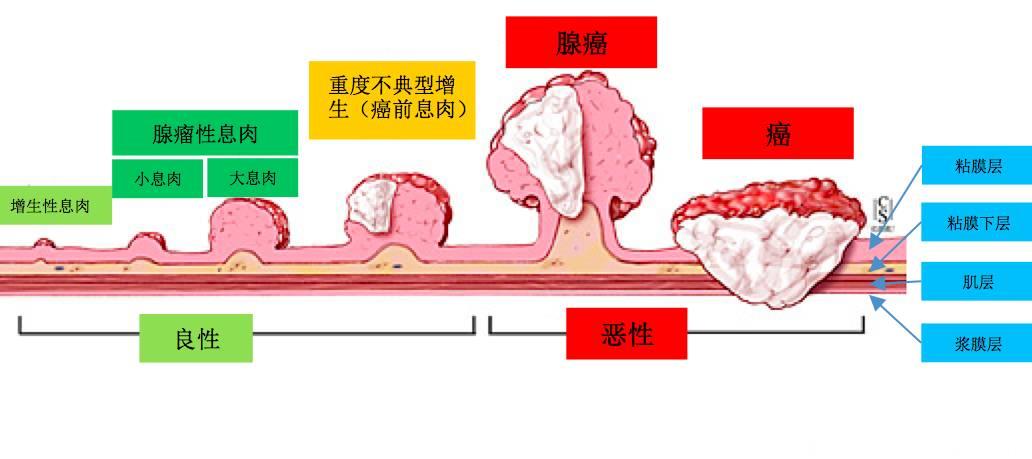
肉眼上看来同样是一个息肉,实质上却是不同的疾病。不同性质的息肉,预后和处理绝然不同,例如:
☆ 腺瘤性息肉:恶变的几率较炎性息肉高。腺瘤属癌前病变已被公认,腺瘤性息肉不会自行消退,药物也难以将其消除,如果不及时处理,可慢慢长大,发生癌变的几率较高。
☆ 炎性息肉:由肠道增生性炎症引起,几乎不恶变,有时很小的炎性息肉会自行消失。
大肠息肉的隐患
大肠息肉对健康的威胁主要体现在以下三方面:
担忧之一:可能出现癌变
大肠息肉之所以令人担心,是因为其本身可能就是恶性的、或者有发展成为大肠癌的隐患。现在医学已经很明确,绝大多数的大肠癌就是由大肠息肉演变而来的,即使一开始可能是良性的,随着时间的发展也可能像恶性转变,尤其是那些基底宽、个头大的息肉。
担忧之二:发生率不低
任何人都可能长息肉,但如果有下述四项高危因素,肠道里长息肉的风险更大。
☆ 50岁以上
☆ 体重超标
☆ 吸烟
☆ 肠息肉或大肠癌家族史及既往史
担忧之三:长了不知道
另外大肠息肉会让我们担忧,是因为肠道内长了息肉,自身是没有感觉的,不通过专门大肠的钡剂造影或肠镜检查,几乎是难以发现的。因此有计划的筛查,就显得非常有必要。
大肠癌可以有效预防
曾经大肠癌高发的美国,推荐50岁以上的老人每年定期检查肠镜(年纪越大,结直肠癌的发病率风险越大),这一政策坚持了十几年,带来效果惊人。
上世纪90年代,美国男性结直肠癌的发病率为1‰,女性为0.6‰,当时美国肠镜普查覆盖率只有21%。2017年,美国50岁以上的人群接受结肠镜普查的概率已经达到65%左右,男性发病率下降了40%,女性下降一半(男性0.6‰和女性0.27‰)。
发病率是怎么降下来的?这必须归功于肠镜筛查。因为在肠镜检查时发现的大肠息肉,在检查后医生会把它们切除并送检,这相当于切断了大肠息肉演变为大肠癌的必经之路,长此以往大肠癌的发病率自然就降低了。
大肠癌筛查的另一个好处,是死亡率也会跟着降低。因为肠镜普及了,大肠癌不再像过去那样到了晚期才被发现。大肠癌在中早期的治愈率是比较高的。
做肠镜其实没那么可怕
我们怎么知道自己肠道里长没长息肉?大肠息肉不像体表的病变,我们看得到摸得着,绝大多数大肠息肉甚至已发展至大肠癌都不会有明显的症状,恐怕只有通过有计划的体检才能明确。
但很多人因对肠镜检查心存恐惧而拒绝接受,这种恐惧心理致使很多人放弃了肠镜检查。其实,随着医学技术的发展和医师操作熟练程度的提高,肠镜检查已经相当方便,绝大多数人可耐受并完成检查。

做肠镜要这么准备才有效
想做好一次肠镜检查,很关键的一个环节是检查前自己做的肠道准备。
如果肠道准备做得不好,建议再次准备或下次再做。肠道准备不充分,将严重影响检查者的观察,结肠病变、息肉等漏检率非常高,可谓肠道准备不好,检查已经失败了一半。
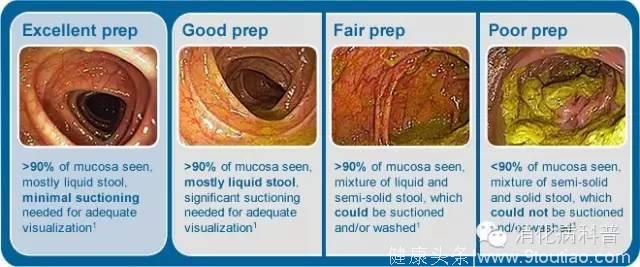
下面四张图片从左到右依次代表了肠道“准备很好”、“好”、“不好”、“非常差”在肠镜下的所见。打个比方,在一个脏乱的房间里,即使有颗钻戒要想找到也是不容易的吧,总之肠道洗干净了才能看得清,不容易出现漏检。
那么如何做一次很好的肠道准备呢?
肠道准备的方法大同小异,通常来说:
☆ 检查前两三天不吃多渣食物,检查前1–2天禁食红色或多籽食物(例如西瓜、西红柿、火龙果等),以免排不干净影响肠镜检查。如有长期便秘、糖尿病问题的人士,基础肠道蠕动会比较差,不吃这类食物的时间需适当延长。
☆ 检查前一天,午餐、晚餐吃少渣半流质食物,如稀饭、面条。不要吃蔬菜、水果等多渣、多籽的食物以及奶制品。
☆ 假如是上午检查,检查当天早晨禁食,在内镜检查前4–6小时,服用泻药,拉至清水无渣为宜;如果是下午检查中午仍需禁食,没有糖尿病的朋友可喝糖水防止低血糖。麻醉下肠镜则应按照麻醉师的要求,严格禁食、禁水。
详细准备方法请点击往期科普文章:做好肠道准备是肠镜检查成功的一半。

最后,我们在此倡议:目前我国50岁以上人群接收肠镜检查的比例只有不足15%,而50岁以后是大肠息肉的高发年龄。若年过50的您从未做过肠镜检查,建议您下次体检时务必加上这一项。至于每年的例行体检,可以先查简单的大便隐血检查,若有阳性结果再做一次肠镜。
(本文图片均来自网络)
如何阻断息肉变成肠癌之路 --- 消化病公益科普930帖
马医生推荐
1. 2017美国癌症报告:普查肠镜带来惊人效果
2. 大肠癌前传:大肠息肉
3. 每年50元筛查,大肠癌不再可怕