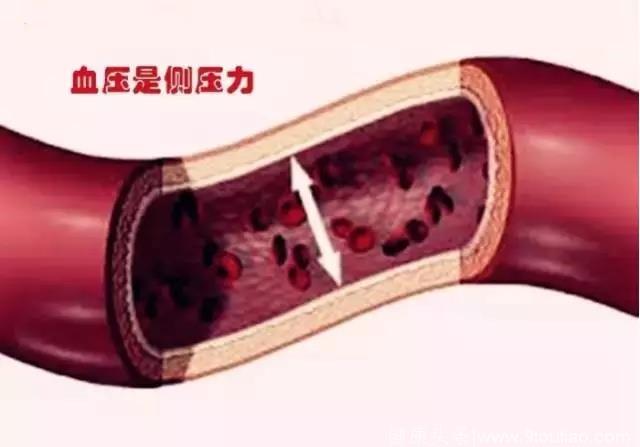
心脏的收缩、舒张交替进行,推动血液在心脏和血管组成的密闭循环系统内持续流动。血液在血管内流动时对血管壁造成的侧压力,就是血压。理想的血压是<120/80 mmHg。
两上肢的血压可有轻度差别,若两上臂的血压差别较大,应按高的一侧的血压值来诊断高血压和评估疗效。
脉压是收缩压与舒张压的差值,正常为30~40 mmHg,脉压增大是动脉硬化的一个指标。
无论是健康人还是高血压患者,血压都有昼夜节律的变化。白天,人体较活跃,身体需要更多的氧和营养,相应地需要大量的血液来输送,血压就高些。夜里睡眠时只需最小限度的氧和营养,血压就低些。
季节和环境温度的变化会使血压波动,冬季血压水平要比夏季高些,血压也会因运动、排泄等活动和兴奋、紧张、愤怒等情绪变化而升高。健康人血压暂时升高会很快恢复,如果出现慢性血压持续较高的状态,就成了高血压。
什么是高血压?
在未使用降压药物的情况下,非同日3次测量上肢血压,收缩压≥140mmHg和(或)舒张压≥90mmHg,考虑为高血压。
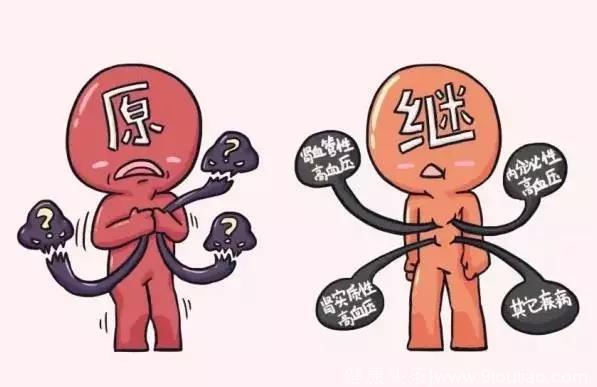
目前,90%以上的高血压原因尚不明确,称为原发性血压。如果血压高是由于某些疾病(如肾脏病、原发性醛固酮增多症、嗜铬细胞瘤等)引起的,称为继发性高血压。继发性高血压服药治疗的效果差,应当针对病因治疗,去除病因后血压能有效降低甚至恢复正常。
哪些人群易患高血压?
高血压的易患人群有:摄盐过多、进食高热量食物、长期过量饮酒、吸烟、缺乏运动、长期精神压力大、有高血压家族史、男性≥55岁及更年期后的女性。有以上危险因素之一者,建议每6个月测量1次血压,并改变不良生活方式,预防高血压的发生。

我国高血压患者有多少?
伴随人口老龄化、城镇化的进程、生活方式和膳食结构的改变,高血压患病率呈增长态势。目前,我国高血压患者约3.3亿,比整个美国人口还多。

高血压有哪些症状?
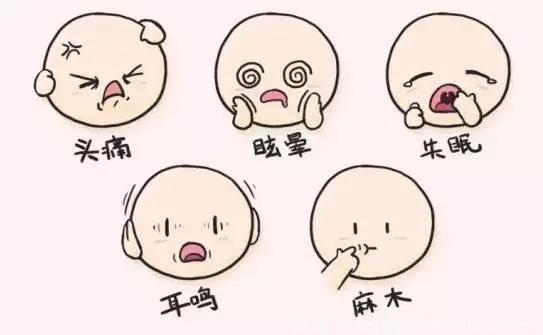
高血压的症状因人而异。早期可能无症状或症状不明显,或仅仅在劳累、精神紧张、情绪波动后发生血压升高,并在休息后恢复正常。随着病程延长,血压明显的持续升高,逐渐会出现各种症状如头痛、头晕、注意力不集中、记忆力减退、肢体麻木、夜尿增多、心悸、胸闷、乏力等。
高血压的症状与血压水平有一定关联,多数症状在紧张或劳累后可加重,清晨活动后血压可迅速升高,出现清晨高血压,导致心脑血管事件多发生在清晨。
当血压突然升高到一定程度时甚至会出现剧烈头痛、呕吐、心悸、眩晕等症状,严重时会发生神志不清、抽搐。
高血压的危害有哪些?
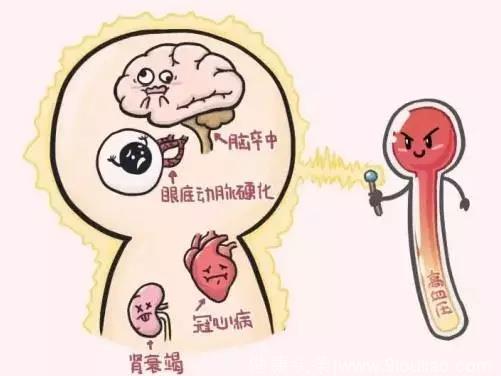
持续的血压升高造成心、脑、肾、全身血管损害,严重时发生脑卒中、心肌梗死、心力衰竭、肾功能衰竭、主动脉夹层等危及生命的临床并发症。
心脏:高血压可引起左心室肥厚、冠心病、心力衰竭和心律失常。
脑:中国是脑卒中高发区,每年新发脑卒中约250万人。高血压是脑卒中最重要的危险因素,我国70%的脑卒中患者同时伴有高血压。
肾脏:长期高血压使肾小球内压力增高,造成肾小球损害和肾微小动脉病变,一般在高血压持续10~15年后出现肾损害,肾功能减退,部分患者可发展成肾功能衰竭。
眼:高血压可损害眼底动脉、视网膜、视神经,造成眼底视网膜小动脉硬化、视网膜出血和渗出、视网膜中央动脉或静脉堵塞、视乳头水肿萎缩、黄斑变性等,导致视力下降,严重者失明。
血压越高、病程越长、生活方式越不健康,伴随的危险因素越多,靶器官损害的程度就越严重,心血管病的危险性就越大。血压从115/75 mmHg起,收缩压每升高20 mmHg,或舒张压每升高10 mmHg,冠心病和脑卒中的发生风险增加1倍。
高血压一旦发生心脑肾等严重并发症,后果非常严重,病情重者致死,英年早逝者屡见不鲜。轻者致残,如脑出血引起偏瘫长期卧床,急性期住院费至少上万元,出院后每年医药费至少数千元。患者丧失劳动力,家庭成员长期陪护,给个人、家庭和国家都造成巨大负担。全国每年心血管病花费约3000亿元。
高血压怎么治疗?
坚持健康的生活方式和服用降压药是治疗高血压的主要方法,二者缺一不可。健康的生活方式是基础,合理用药是血压达标的关键。两者必须结合,才能有效控制高血压。

所有高血压患者,自始自终都要坚持健康的生活方式,主要包括合理膳食、控制体重、戒烟戒酒、适量运动和心理平衡。
降压治疗的目的是高血压患者的血压达到目标水平,从而降低脑卒中、急性心肌梗死和肾脏疾病等并发症发生和死亡的危险。降压治疗可减少40%~50%的脑卒中发生风险,即服用降压药与不服用降压药者相比,减少一半的脑卒中发病风险,减少15%~30%的心肌梗死发病风险,减少50%的心力衰竭发生风险。
早降压早获益,长期降压长期获益,降压达标最大获益。坚持治疗,血压达标,能最大限度地减少、延缓并发症的发生,提高生活质量,延长寿命。要获得降压带来的益处,大多数患者必须长期坚持规范服用降压药。