子宫内膜容受性是胚胎着床的最关键因素之一,本文为大家提供更多更准确的信息,让大家知道如何更好地保护子宫内膜。
宫腔粘连是一种很常见的子宫内膜异常,由于子宫内膜可持续再生的基底层的受损,导致不能有效修复子宫内膜,进而引起宫腔部分或全部粘连。
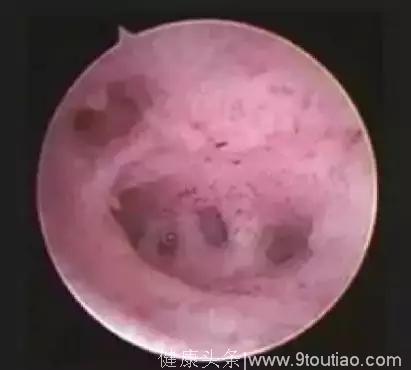
宫腔镜下宫腔粘连图像
如何避免弥足珍贵的子宫内膜受损呢?如何尽量减少宫腔粘连治疗后的再次粘连呢?遗憾的是,不少研究显示宫腔粘连治疗后的再粘连普遍,甚至高达62.5%,特别是对于重度宫腔粘连的患者。
那么女性如何做才能更好地保护自己?医生们又该如何保护子宫内膜呢?就这些问题, 通过检索国内外文献,查找了一些宫腔粘连的高危因素,总结成五个数字——1、2、3、4、5,在此与大家分享。
任何一次宫腔操作都有可能导致宫腔粘连。事实上,医学不是万能的,并不是所有的医学问题都一定能找到高质量的答案,本文列出的数据是据一些文献报道的,并非都为权威共识。
宫腔粘连最常见的病因即为宫腔手术操作,任何一次的宫腔操作都存在宫腔粘连的风险。但是,不要被吓坏了,我们需要去分辨风险的大小,是50%还是0.1%?有风险并不意味着不能做宫腔手术了,而是认识到这其中的风险,并努力去规避,争取最大利益化。
容易出现宫腔粘连的高危因素主要有:与妊娠相关的刮宫术(如人流术、清宫术、钳刮) 、子宫畸形(如子宫纵隔、子宫肌瘤)的矫正术,其中90%的宫腔粘连是由于过度刮宫引起的。数据显示,多次人工流产、刮宫所致的IUA发生率高达"25%-30%",已经成为月经量减少、继发不孕的主要原因。
但需要强调下,通常常规的宫腔镜检查或联合轻微搔刮术的宫腔粘连发生率是很低的,这也是为什么宫腔镜手术会被越来越多的应用于不孕不育的治疗中。
建议
2次稽留流产手术史容易导致重度宫腔粘连;≥2次宫腔操作史是宫腔粘连分离术后再发宫腔粘连的危险因素之一。认真对待每一次宫腔操作,谨慎选择,医生与患者共同探讨手术的必要性,医生精细手术技巧、加强术后护理宣教,患者提高术后预防感染意识、做好术后的自我护理。
自然流产,顾名思义,是胎儿的自然淘汰,而非人为的流产。稽留流产也叫过期流产,是自然流产的一种特殊类型,指怀孕20周以前胚胎或胎儿已死亡,但还未能及时自然排出宫腔。
由于稽留流产宫内胚胎或胎儿未能及时排出体外,其胎盘组织容易出现一些病理变化导致其与宫腔壁紧密相连,不易剥离,对既往有剖宫产或肌瘤剔除术手术史的女性,更难清除;如果死亡胎儿在母体内停留时间过长,胎盘组织将与子宫壁更难分离。稽留流产常用的手术治疗方式为清宫术。遗憾的是,基于上述原因,同样有刮宫操作,清宫术较普通的人工流产术更容易出现宫腔粘连。有不少研究显示,2次及以上的稽留流产清宫手术史是重度宫腔粘连的高危因素。
若已经发生宫腔粘连,并不是代表治疗一次就能清除粘连,让子宫内膜能够完全恢复正常,宫腔粘连术后再发新的粘连也是医学难点。有数据显示,≥2次宫腔操作史是宫腔粘连术后再发宫腔粘连的高危因素。因此,对于既往有多次宫腔手术史的女性,医生更应审慎对待,提高宫腔再粘连的意识,增加相应的应对措施,比如术中注意把握手术的程度,术后使用雌激素、宫腔球囊或节育环等方法预防再粘连。

建议
稽留流产需要尽早发现,尽早处理。很多辛苦怀上“试管宝宝”的女性,常常难以放下,经常希望能够再“等等”,殊不知,这样反而增加了宫腔粘连的风险。多次稽留流产的女性,在担忧宫腔粘连风险时,亦可以尝试药物流产。有研究认为药物治疗可以获得与手术治疗类似的疗效。
温馨提示:无论哪种方式处理,都建议将胎儿组织或绒毛组织行绒毛染色体分析(目前有一种流产物全基因组测序array-CGH,并不要求送检标本无菌) ,以明确流产原因。
≥3次人工流产手术史容易导致重度宫腔粘连。顾名思义,人工流产是指采用人工方法终止妊娠。在我国,人流已经成为被广泛应用的避孕失败的补救措施了。通常我们说的人流指手术终止妊娠的人工流产。因妊娠子宫壁很软,所以在刮宫的过程中深浅程度较难把握;此外,随着无痛人流手术逐渐兴起,其虽然减少了患者的痛苦,但是在手术过程中患者无知觉,极易由于过度刮宫、操作粗暴、吸引幅度过大、器械多次进出宫颈,使子宫内膜可再生的基底层、宫颈黏膜受损,外露的肌层与损伤碎片接触,造成宫颈宫腔粘连。另外,有些患者手术过后没有进行很好的护理,进而出现感染,内膜修复再生受到影响。中国是人流大国,宫腔粘连在我国发病率居高不下。
很多人会问,到底几次人流术会导致宫腔粘连,这个很难给出答案。经查阅到的一些文献显示, ≥3次的人工流产手术史是重度宫腔粘连的高危因素之一,且随着人流次数的增加,风险也相应增加。
建议
再次建议,亲爱的女性朋友们,爱惜自己,做好避孕措施。避孕药可能是个不错的选择, 2018年的最新研究表明, 口服避孕药除了避孕外,还有降低肿瘤发病率的好处,特别是子宫内膜癌及卵巢癌。
四大原因
此处直接上图,如下:

主要是妊娠因素,如前面所述,人工流产、稽留流产的手术操作。
建议
五大非妊娠高危病种。爱惜自己,做好避孕。孕前做好准备,孕后做好定期监测,及早发现稽留流产,早发现早处理。非妊娠因素需要行手术治疗时,需要与医生做好沟通,明白术后可能出现宫腔粘连,并根据各自的风险评估术前术后的治疗方案,比如术前手术方式的准备,术后防再粘连的措施,术后预防感染;此外, 日常注意私处护理,避免不洁性生活、及时治疗生殖道感染。
子宫内膜异常往往导致子宫内膜容受性的降低,导致妊娠率的下降,常需要行宫腔镜检查及必要的手术治疗如诊刮术、息肉电切术、纵隔电切术等,这些都是宫腔粘连的常见原因。常见的子宫内膜异常的五大病种包括:子宫内膜息肉、子宫粘膜下肌瘤、子宫纵隔、子宫内膜炎症感染、子宫内膜增生。因此,对于这些病变,对子宫内膜的保护就在于识别相应高危因素,预防术后宫腔粘连、预防病变复发、规范治疗感染等。
啰嗦了这么多, 1、2、3、4、5,可能你会觉得很害怕,害怕其实是好事,说明你心存敬畏、心存危险意识,但也不用过于害怕,知己知彼,心中有数,剩下的需要做的是尽量避免不必要的宫腔操作手术,比如需要反复强调的是,女性朋友们爱惜自己,做好避孕措施;若需要接受宫腔操作手术,则和医护人员共同商量自己所需要的治疗方案,识别自身的宫腔粘连的高危因素,积极应对即可。
来源网络,如有侵权请联系我们