腰椎滑脱症的流行病学和病因学
(一) 腰椎滑脱的相关流行病学资料腰椎滑脱的发病率因种族、地区而异,在欧洲为4~6%,在我国约占人口总数的4.7~5%;峡部崩裂引起的滑脱约占15%,退行性腰椎滑脱约占35%。在我国腰椎滑脱的发病年龄以20~50岁较多,占85%;发病男性多于女性,男女之比为29:1。腰椎滑脱常见的部位是L4~L5及L5~S1,其中腰5椎体发生率为82~90% 。
(二) 腰椎滑脱的病因学腰椎滑脱的病因至今尚不十分明确,大量研究表明先天性发育缺陷和慢性劳损或应力性损伤是两个可能的重要原因,一般认为以后者为主。
创伤性腰椎峡部可因急性外伤,尤其是后伸性外伤产生急性骨折,多见于竞技运动现场或强劳动搬运工。
2. 先天性遗传因素腰椎胎生时有椎体及椎弓骨化中心,每侧椎弓有两个骨化中心,其中一个发育为上关节突和椎弓根,另一个发育为下关节突、椎板和棘突的一半。若两者之间发生不愈合,则形成先天性峡部崩裂(spondylolysis),又称为峡部不连,局部形成假关节样改变。行走以后由于站立可使上方的脊椎向前滑动,称为脊椎滑脱(spondylolisthesis);也可因骶骨上部或L5椎弓发育异常,而产生脊椎滑脱,其峡部并无崩裂。3. 疲劳骨折或慢性劳损从生物力学角度分析,人体处于站立时,下腰椎负重较大。导致前移的分力作用于骨质相对薄弱的峡部,长期反复作用可导致疲劳性骨折及慢性劳损损伤。
4. 退变性因素由于长时间持续的下腰不稳或应力增加,使相应的小关节发生磨损,发生退行性改变,关节突变得水平,加之椎间盘退变、椎间不稳、前纵韧带松弛,从而逐渐发生滑脱,但峡部仍保持完整,故又称假性滑脱。多见于50岁以后发病,女性的发病率是男性的3倍,多见于L4,其次是L5椎体,滑脱程度一般在30%以内。5. 病理性骨折系全身或局部病变,累及椎弓、峡部、上、下关节突,使椎体后结构稳定性丧失,发生病理性滑脱。局部骨病变可以是肿瘤或炎症。
腰椎滑脱症的生物力学分析临床上绝大多数腰椎滑脱发生于L4~L5或L5~S1,本文以上述两个节段为例阐明其力学机制。脊柱任一运动节段均存在剪切力,在腰骶部因椎间隙倾斜,剪切力尤为明显。因此,上一椎体对下一椎体有向前滑移、旋转的趋势。在生理载荷下,腰椎保持相互间的正常位置关系有赖于关节突关节、完整椎间盘的纤维环、周围韧带、背伸肌收缩力量和正常的脊柱力线。任何一种或数种抗剪切力机制的减弱或丧失均将导致腰骶部不稳,久之产生滑脱的病理过程。正常人体重心位于腰骶关节前方,一旦发生滑脱,前置载荷重力力臂增加,将明显增加L5~S1间剪力,可加速椎间盘退变,导致小关节退变或关节囊韧带撕裂等。L5重度滑脱时,L5椎体后下方位于S1椎体前上方,纵向负荷长期应力集中于小范围区域,将使局部变形。典型表现为腰椎指数(腰椎后缘高/腰椎前缘高)减小,L5椎体楔形变,S1圆顶形改变,导致腰椎倾斜旋转加速,腰骶部后凸畸形加重。另外,由于L5对骶骨近端的压力,骶骨逐渐变得垂直,骶骨倾斜角变小。当患者站立时,由于腰椎过度前凸,易致L4反滑和骨盆屈曲性代偿,绳肌和髂腰肌紧张,加剧骨盆垂直,从而使L5~S1后凸畸形。L4-L5是退行性腰椎滑脱的常见部位。随着年龄的增长,椎间盘的髓核水分吸收,纤维环松弛,间隙变窄,椎间不稳,小关节突退变,椎间盘的缓冲作用消失,下腰椎旋转轴由髓核移至椎间小关节,且站立位时腰椎前滑力增大,椎间活动增加,小关节突过度活动及所受的负荷增加,关节面重新塑形,关节间隙前移,其间小关节软骨剥离,软骨下骨裸露,使骨小梁顺应力的排列异常,L5上关节突后面磨损吸收致L4前滑,小关节突及关节面在异常旋转力作用下发生骨增生,关节突肥大,关节囊松弛,出现椎体前移。在中立位时,尚可维持正常排列,但在过度屈伸时,可逐渐发生一定程度的前移及向后滑脱,严重者可致椎间孔狭窄,压迫神经根,产生坐骨神经痛。
腰椎滑脱症的病理学改变
椎体滑脱的病理特征主要是腰椎解剖结构破坏刺激或挤压神经,引起不同的临床症状。根据病变部位不同,产生腰痛、下肢痛、下肢麻木、甚至大小便功能障碍等症状。鉴于椎弓峡部不连性及退变性腰椎滑脱是临床上最常见的腰椎滑脱,因此本文重点讨论这两种类型的病理变化。
椎弓峡部不连性腰椎滑脱症:椎弓崩裂被认为是椎体滑脱的前期病变,主要发生在上下关节突间的峡部,90%累及L5,但椎弓断裂不一定都伴有滑脱,其中以青少年发病伴滑脱症居多。崩裂滑脱发生时,可因局部瘢痕、骨痂及纤维增生使椎管侧方压迫神经根,也可因椎管折曲而造成椎管矢状径狭小,压迫硬脊膜及马尾神经。压迫以下位椎骨上后缘台阶状突起处较为明显。滑脱严重者对神经根造成牵拉,但症状与滑脱程度并不成正比。
退行性腰椎滑脱症:退行性腰椎滑脱的病程可分为如下几个阶段:腰椎不稳(尤以L4及L5明显)过度活动 保护性过度肌痉挛 关节突负荷增加 骨质增生 关节松弛(伴关节磨损) 前移。向前滑脱多发生于L4平面,因为L4承受了较大的前滑应力。上位腰椎位于腰椎后凸下部,有后移趋势,故在椎间盘、小关节退变及椎间不稳情况下,可向后滑脱,严重者可致椎间孔狭窄,压迫神经根,产生坐骨神经痛。滑脱可致椎管矢径径容量变小,黄韧带肥厚,关节突周围增厚及骨赘形成,可加重椎管狭窄,卡压硬脊膜及神经根。
由于退行性滑脱椎板及椎体移位皆在相邻两个椎骨间,峡部崩裂滑脱多有一个节段的缓冲,因而退行性滑脱程度虽小,但椎管狭窄程度远较下部崩裂滑脱严重。
腰椎滑脱症的临床表现及诊断
(一) 腰椎滑脱的临床表现
1 症状并非所有的滑脱都有临床症状,除了与脊柱周围结构的代偿能力有关外,还取决于继发损害的程度,如关节突增生、椎管狭窄、马尾及神经根的受压等。腰椎滑脱的主要症状包括以下几个方面:1腰骶疼痛:疼痛涉及到腰骶部,多为钝痛,极少数病人可发生严重的尾骨疼痛。疼痛可在劳累后逐渐出现,或于一次扭伤之后持续存在。站立、弯腰时加重,卧床休息后减轻或消失。
2 坐骨神经受累:峡部断裂处的纤维结缔组织或增生骨痂可压迫神经根,滑脱时腰5或骶1神经根受牵拉,出现下肢放射痛、麻木;直腿抬高试验多为阳性,Kemp征阳性。疼痛及麻木症状可出现在两侧,但因腰椎紊乱后的扭曲侧弯可使两侧受损程度不一,而症状表现轻重不等,甚至只在单侧出现症状。
3 间歇性跛行:若神经受压或合并腰椎管狭窄则常出现间歇性跛行症状。
4 马尾神经受牵拉或受压迫症状:滑脱严重时,马尾神经受累可出现下肢乏力、鞍区麻木及大小便功能障碍等症状。2 体征腰部检查可见腰椎前凸增加,臀部后凸,也可因神经根受压而出现腰椎变直。腰椎活动受限,前屈时疼痛经常加重。患椎棘突处压痛,可触及上一个棘突前移,而致局部形成台阶感。坐骨神经受损的体征常不肯定,仔细进行神经系统检查,多数患者可出现不同程度的神经根受累体征,如拇趾背伸无力,足背痛觉下降,跟腱反射减弱等。如滑脱严重,可因马尾神经受累而出现膀胱或直肠括约肌障碍。(二) 腰椎滑脱的影象学改变
1、 X线片表现X线表现对于腰椎滑脱的诊断及治疗方案的制定十分重要。凡疑诊本病者均应常规拍摄站立位的前后位、左右斜位、侧位及动力性X线片。
①前后位片:不易显示峡部病变。通过仔细观察,可能发现在椎弓根阴影下有一密度减低的斜行或水平裂隙,多为双侧,宽度约1~2 mm。明显滑脱的患者,滑脱的椎体因与下位椎体重叠而显示高度减小,椎体倾斜、下缘模糊不清、密度较高,与两侧横突及骶椎阴影相重叠,称为Brailsford弓。滑脱腰椎的棘突可向上翘起,也可与下位椎体之棘突相抵触,并偏离中线。
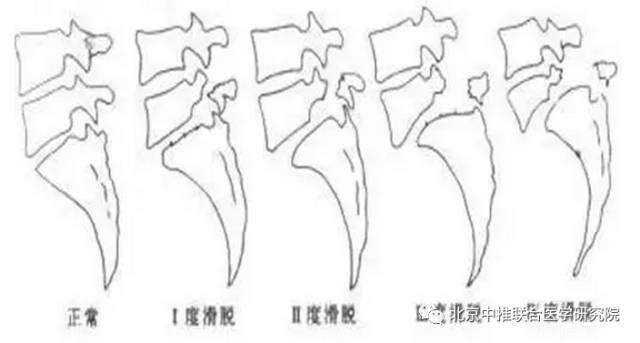
②侧位片:能清楚显示椎弓崩裂形态。裂隙于椎弓根后下方,在上关节突与下关节突之间,自后下斜向前下,边缘常有硬化征象。病变一侧者侧位片显示裂隙不完全或不清楚,两侧者显示较清楚。侧位片可显示腰椎滑脱征象,并能测量滑脱分度及分级。a.分度判定:国内常用的是Meyerding分级,即将下位椎体上缘分为4等份,根据椎体相对下位椎体向前滑移的程度分为I-IV度。Ⅰ:指椎体向前滑动不超过椎体中部矢状径的1/4者。Ⅱ :超过1/4,但不超过2/4者。Ⅲ :超过2/4,但不超过3/4者。Ⅳ :超过椎体矢状径的3/4者。b. Newman 分级判定法:将第一骶椎上缘划分十个等分,之后按同等尺寸再在骶骨前方划分出同样划分。其评判分级是依据上方腰椎椎体前缘所在的位置;例如Ⅰ= 3+0,Ⅱ= 8+6,Ⅲ=10+10。
③斜位片:可清晰显示峡部病变。在椎弓崩裂时,峡部可出现一带状裂隙,称为苏格兰(Scotty)狗颈断裂征或长颈犬(Greyhound)征。其前下方常位于骶骨上关节突顶点上数毫米,偶尔可位于顶点的稍前方。
④动力性X线片:可判断滑移的活动性,对判断有无腰椎不稳价值较高。腰椎不稳的X线诊断标准有过伸、过屈位片上向前或向后位移> 3 mm或终板角度变化> 15 º,正位片上侧方移位> 3 mm;椎间盘楔形变> 5 º。过屈时可使峡部分离,有助于诊断。2、 CT扫描、MRI及脊髓造影CT对峡部病变的诊断率较高。另外,CT不仅能够观察椎体和椎间盘的异常,而且可以清楚显示椎体后部小关节结构和软组织异常。
腰椎滑脱的CT表现主要有:
①双边征 ②双管征 ③椎间盘变形 即出现滑脱水平的纤维环变形,表现为前一椎体后下缘出现对称的软组织影,而下一椎体后下缘无椎间盘组织。 ④峡部裂隙出现在椎弓根下缘平面,走行方向不定,边缘呈锯齿状。三维CT或矢状面多幅重建可以明确椎间孔变化及滑脱程度。核磁共振检查(MRI)可观察腰椎神经根受压情况及各椎间盘退变程度,有助于确定减压和融合范围。椎管造影是一种有创检查,对检出椎管内突出物价值较大。因滑脱中有极少数病例(0 %~6 %)伴发椎间盘突出,故只在神经体征明显、不排除肿瘤或计划在术中行复位者时应用。
(三) 腰椎滑脱的诊断诊断腰椎滑脱的标准主要包括以下几点:
1、临床症状及体征;
2、X线片应包括正、侧及左右斜位,必要时加摄动力位片;
3、合并有严重神经症状时,CT、MRI检查椎间盘退变情况以及了解椎管情况;
4、X线片清晰、摄影位置正确即可诊断本病,但应注意伴发病。